Биологические часы организма время работы
Легкие активизируются с 3 до 5 утра. Потом с 5 до 7 утра это время пробуждения толстого кишечника. Если вы проснулись в эти часы, то лучше всего выпить стакан воды, так же можно съесть немного сухофруктов.
Потом начинает работать желудок с 7 до 9 часов утра, в это время лучше всего позавтракать, каша или мюсли замечательно подойдут. Но не стоит ограничивать этим свой завтрак, можно добавить орехи и фрукты.Чуть позже с 9 до 11 часов утра желудок отдыхает, в то время, как поджелудочная железа активно работает. Перегружать желудок плотным завтраком в это время не стоит, лучше всего перекусить фруктом или обезжиренным йогуртом.
Обычное время ланча с 11 до 13 часов. В это время активно работает сердце — значит переедать не стоит. В эти часы лучше ограничить себя одним блюдом, лучше всего супом или салатом. С 13 до 15 часов активно работает толстый кишечник.
Почки и мочевой пузырь начинают свою интенсивную работу с 15 до 19 часов. В это время надо много пить! На ужин подойдет курица, рыба, креветки плюс к этому гарнир из тушеных овощей.
С 19 до 21 часа почки начинают отдыхать, поэтому в это время пить надо поменьше и постараться не есть. А вот кровообращение в это время интенсивное! Это самое хорошее время для вечерней прогулки.
С 21 до 23 часов заниматься можно чем угодно, что нравится, тем и занимайтесь.
С 23 до 01 часа ночи начинает свою работу желчный пузырь. Никакой жирной пищи! Перекусить можно фруктом. С 1 ночи до 3 ночи работает печень.
В рациональном питании важны регулярный прием пищи в одно и то же время суток, дробность приема пищи, распределение ее между завтраком, обедом, ужином, вторым завтраком, полдником.
При 3-разовом питании в сутки первые два приема составляют 2/з суточной энергетической ценности («калоража») пищи и ужин— ‘/з. Часто суточный рацион по энергетической ценности распределяется следующим образом: завтрак — 25—30 %, обед — 45—50 %, ужин — 20—25 %. Время между завтраком и обедом, обедом и ужином должно составлять 5—6 ч, между ужином и отходом ко сну — 3—4 ч.
Эти периоды предусматривают высоту активности пищеварительных функций, переваривание и всасывание основного количества принятой пищи. Более рационально 5 — 6-разовое питание.
При 5-разовом питании на первый завтрак должно приходиться около 25 % калорий суточного рациона, на второй завтрак — 5—10 % (легкая закуска — фрукты,чай), на обед — около 35 %, на полдник — 25 %, на ужин — 10 %. При 4-разовом приеме пищи на первый завтрак должно приходиться 20—25%, на второй завтрак — 10—15 %, на обед —35—45%, на ужин — 20—25 % калорий суточного рациона. Обмен
Фактическое распределение суточного рациона имеет существенные различия в связи с климатическими условиями, трудовой деятельностью, традициями, привычками и рядом других факторов.
Биологические часы организма
Если научиться подстраиваться под расписание биологических часов своего организма, можно регулировать не только свое поведение, но и настроение.
Многочисленные исследования доказали, что все мы живем по определенным биологическим часам. И хотя у разных людей эти часы могут немного спешить или отставать, тем не менее, средние значения окажутся справедливыми для большинства людей на планете. Итак, какие наши органы в какое время суток отдыхают или наоборот, становятся гиперактивными?
Час слепоты — острота зрения у человека сильнее всего снижается в 2 часа ночи, что особенно важно знать автомобилистам.
Час рождения и смерти — большинство детей рождаются на свет между 0 и 4 часами ночи. В предутренние часы (около 4) чаще всего случаются инфаркты и инсульты у людей, страдающих сердечно-сосудистыми заболеваниями.
Час вялости — самое низкое артериальное давление наблюдается между 4 и 5 часами утра.
Час любви — наибольшая секреция половых гормонов наблюдается с 8 до 9 часов утра.
Час обезболивания — с 9 до 10 часов утра у человека самая низкая болевая чувствительность.
Час творчества — полушарие головного мозга, отвечающее за творческие и абстрактные образы, наиболее активно работает с 10 до 12 часов дня.
Час физкультуры — наибольшую отдачу наши мышцы демонстрируют с 12 до 13:30.
Час пищеварения — больше всего желудочного сока образуется с 12:30 до 13:30.
Час мастерства — с 15 до 16 часов лучше всего работают пальцы рук, что немаловажно для тех, чья деятельность связана с мелкой моторикой и тактильными ощущениями.
Час роста — волосы и ногти быстрее всего растут между 16:30 и17:30.
Час бега — наиболее интенсивно легкие дышат между 16:30 и 18-ю часами.
Час органов чувств — вкусовые ощущения, слух и обоняние обостряются между 17 и 19 часами.
Час алкоголя — наиболее эффективно печень расщепляет алкоголь между 18 и 20 часами.
Час красоты — кожа наиболее проницаема для косметических средств между 18 и 20 часами.
Час общения — тяжелее всего одиночество переносится между 20 и 22 часами.
Час иммунитета — наиболее эффективно иммунная система предохраняет организм от различных инфекций с 21:30 до 22:30.
Обычно наша повседневная жизнь расписана буквально по минутам. Человек – живое биологическое существо, у которого собственный организм ведет свой индивидуальный распорядок дня, никак не связанный с нашими планами. И мы редко задумываемся о том, что наш организм тоже живет по четкому расписанию — биологическим часам человека. Эти часы очень точны и неизменны.
Биологические часы в организме человека протекают ритмично и клетки постоянно подстраиваются друг под друга, тем самым синхронизируя свою работу и поэтому пульсация у них одинаковая. Такое явление, сравнимо с покачиванием часового маятника, но эти процессы протекают довольно быстро, а вот биологические процессы, которые протекают в организме человека равны суткам. Называются такие процессы околосуточными или циркадианными колебаниями. У человека многие функции, а не только сон, подчинены суточному ритму, это повышение и понижение кровяного давления, колебание температуры тела, т.е. в ночное время она снижена на один градус, потливость ладоней и другие изменения.
Формирование биологических ритмов происходит постепенно. У новорожденных они еще неустойчивы, когда период сна, бодрствования, питания чередуются бессимптомно, но постепенно мозг начинает подчиняться смене дня и ночи и при этом все гормональные и другие органы, начнут подчиняться таким ритмам, такие системы в организме называются эндогенными часами. Такие запрограммированные циклические изменения в организме начинают подсказывать время суток, года и тем самым подготавливают организм человека к предстоящим изменениям, которые могут сопровождаться повышением температуры тела или выделение гормонов, которые готовят организм к бодрствованию, и при этом начинает активизироваться желудочно-кишечный тракт и другие органы, в частности гипоталамус.
Гипоталамус, является внутренним эндокринным органом, который расположен в отделе головного мозга, и эта железа регулирует ритм работы всех органов и отвечает за сохранение постоянства внутренней среды и он осуществляет связь с другими органами, которые выполняют все необходимые функции в данный период времени. Внутренние биологические часы не затухают даже при изменении привычной среды обитания. Так например, в специально изолированном от света, звуков и других внешних явлений, человеческий организм подчиняется биологическим часам, и даже в тех условиях будет наступать сон и пробуждение ритмично.
Такие часы сохраняются и при перелетах на дальние расстояния, через большое количество часовых поясов, и в этом случае у человека происходит сбой этих биологических часов, что ведет к изменению работы организма. При этом он чувствует разбитость и усталость всего организма, ему хочется спать, хотя и будет день, появляется сухость во рту, головные боли, головокружения и эти явления проходят, тогда, когда биологические часы человека не перестроятся в нужный ритм.
Рассмотрим, что же происходит с организмом человека в конкретные часы.
Один час.
В это время работоспособность тела минимальная. Организм погружен в глубокий сон. Происходит активное выделение гормона сна — мелатонина. Печень активно участвует в процессе обмена веществ, поступивших в организм во время ужина, поэтому после полуночи организм намного хуже переносит алкоголь. Если разбудить спящего человека около 1 часа ночи, ему будет трудно покинуть постель, так как кровяное давление и температура тела у него снижены.
На сон уходит шесть лет человеческой жизни. Без сна человек не проживет и двух недель. С 1.30 до 3.30 активен меридиан тонкого кишечника.
Два часа.
Водители за рулем замедленно реагируют на оптические раздражители. Количество аварий резко возрастает. Большинство людей начинает лихорадить, в эти часы тело исключительно чувствительно к холоду. Печень разлагает спиртное, выпитое накануне.
Три часа.
Люди, склонные к депрессии, часто просыпаются именно в это время, настроение их резко ухудшается,- угнетают мрачные мысли. В этот час резко возрастает кривая самоубийств. Душевное настроение достигает самой низкой точки. Это следствие воздействия мелатонина., который делает организм вялым и расслабленным. Дневной свет угнетает выработку мелатонина, поэтому днем человек активен и находится преимущественно в хорошем расположении духа. С 3.30 до 5.30 активен меридиан мочевого пузыря.
Четыре часа.
Тело получает порцию стрессового гормона кортизона, словно во время сна оно опустошило свои батареи, и эта порция необходима, чтобы организм был работоспособен после пробуждения. Однако, эта «инъекция» активности чревата последствиями: в ранние утренние часы велика опасность инфаркта. Тяжело переносят ее и больные астмой — в эту пору бронхи предельно сужены. Время максимальной активности печени. Инсулинозависимые диабетики должны знать, что в это время, а также в 16.00 организм наилучшим образом реагирует на инсулин. Учитывая это, можно экономнее его расходовать.
Пять часов.
Организм мужчин вырабатывает максимальное количество полового гормона тестостерона. Максимума достигает также выработка надпочечниками гормона кортизона. Концентрация кортизона в организме в шесть раз выше дневной, поэтому врачи, знакомые с хронобиологией, советуют основную дозу лекарств принимать в ранние часы, и, принимая во внимание естественное выделение гормонов, подвергают сомнению стандартное «три раза в день». С 5.30 до 7.30 активен меридиан почек.
Шесть часов.
Кортизон действует как внутренний будильник. Самое время пробудиться ото сна: активизируется общий обмен веществ, повышается уровень сахара и аминокислот в крови, всех прочих веществ, необходимых для строительства новых клеток ткани, подготавливается энергия, необходимая для организма в течении дня. В это время особенно эффективно действуют препараты, снижающие кровяное давление, а также бэта-блокаторы. Зато пищевые яды и никотин организм переносит намного хуже, чем в другое время суток. Ранние часы неблагоприятны для курильщиков: сигарета натощак предельно сужает кровеносные сосуды, намного больше, чем сигарета, выкуренная вечером. Утренние возлияния увеличивают уровень алкоголя в крови вдвое по сравнению с результатом вечернего застолья.
Семь часов.
После пробуждения и утреннего моциона следует завтрак. Народная мудрость — «завтрак съешь сам, обед подели с товарищем, а ужин отдай врагу» — абсолютно верна. Причина во внутренних часах органов пищеварения: до обеда они преобразуют углеводы в энергию, а вечером — в жиры. Активизируется деятельность толстой кишки. Именно в это время должно происходить опорожнение кишечника, результатом чего будет повышение работоспособности и выносливости организма. С 7.30 до 9.30 активен меридиан перикарда.
Восемь часов.
Железы вырабатывают большое количество гормонов. Продолжается подготовка организма к трудовому дню. Резко обостряется ощущение боли — усиливаются приступы у хронически больных, например, ревматизмом.
Девять часов.
Стрелки биологических часов показывают на желудок. Если вам назначены уколы, лучше сделать их утром — это избавит вас от повышения температуры и отеков. Прививки, сделанные в это время, вызывают меньше осложнений, чем прививки, сделанные в течении дня. Проведенная в это время лучевая терапия также переносится онкобольными значительно легче. В это время человек максимально устойчив к рентгеновскому излучению. С 9.30 до 11.30 активен меридиан тройного обогревателя.
Десять часов.
Температура тела и работоспособность достигают своего пика. Особенно хорошо функционирует кратковременная память, тогда как для долговременной памяти оптимальны послеобеденные часы. Текст, прочитанный около девяти утра, запоминается быстрее, чем прочитанный в 15 часов, однако он также быстро стирается из памяти — где-то через неделю, чего не скажешь о тексте, прочитанном во второй половине дня. Урок, выученный в 10 утра, необходимо повторить после обеда. А китайские ученые указывают еще и на то, что в это время наши правые конечности заряжаются большим количеством энергии. Наверное, поэтому утренние рукопожатия так энергичны. Счетные же способности, достигшие в этот период своего пика, будут постепенно снижаться.
Одиннадцать часов.
До обеда проявляется исключительная работоспособность, особенно в вычислениях. Школьникам математика дается намного проще между 9 и 12 утра, затем между 16.30 и 18 часами. Сердце также находится в настолько отличной форме, что если в это время проводить его исследования, то некоторые сердечные заболевания могут остаться незамеченными. Одновременно оно становится намного чувствительнее и при стрессовых ситуациях бьется чаще, чем вечером. И тем не менее это самое подходящее время для гимнастики. С 11.30 до 13.30 активен меридиан желчного пузыря.
Двенадцать часов.
Повышается кислотообразование в желудке. Чувство голода трудно подавить. Активность головного мозга снижается, так как организм направляет кровь к органам пищеварения. После утренней активности появляется потребность в отдыхе. По статистике у тех, кто может позволить себе послеобеденную дрему,инфаркт случается на 30% реже, чем у тех, кто продолжает трудиться. Необходимость кратковременного сна вызвана ослаблением кровоснабжения мозга. В это время большая часть крови необходима желудку для переваривания пищи.
Тринадцать часов.
Активизируется деятельность желчного пузыря. В этот период особенно хорошо действуют желчегонные средства, колики в желчном пузыре крайне редки. Работоспособность по сравнению со средней за день понижена на 20%. С 13.30 до 15.30 активен меридиан печени.
Четырнадцать часов.
Происходит сосредоточение энергии в тонком кишечнике. Давление крови и гормональный уровень понижаются. В это время наиболее ощутима усталость, но для ее преодоления достаточно десяти минут отдыха. Лучше немного вздремнуть, чем подбадривать свой организм чаем или кофе. Самое подходящее время для выполнения школьниками домашнего задания. Долговременная память работает наилучшим образом, поэтому целесообразно повторить все, выученное утром. При болезненных медицинских процедурах местный наркоз действует продолжительнее и переносится легче именно в этот час. В 14 часов наши зубы и кожа почти бесчувственны к боли, а анестезирующие средства действуют в три раза лучше, чем утром.
Пятнадцать часов.
Начинается второй пик работоспособности. Здоровое стремление к труду независимо от того, была пауза для отдыха или нет. С 15.30 до 17.30 активен меридиан легких.
Шестнадцать часов.
Давление крови повышается и усиливается. Спортсмены в это время показывают наилучшие результаты. Велика отдача от тренировок, тогда как утром они менее результативны. Не случайно финальные соревнования по легкой атлетике проводятся именно в это время, чтобы добиться лучших результатов. Очень эффективны препараты, влияющие на кислотность.
Семнадцать часов.
Ощутимый приток жизненных сил. Активно работают почки и мочевой пузырь. Между 16 и 18 часами быстрее, чем в другое время, отрастают волосы и ногти. С 17.30 до 19.30 активен меридиан толстого кишечника.
Восемнадцать часов.
Активна поджелудочная железа. Печень более терпимо относится к спиртному. Интенсивно работают органы дыхания.
Девятнадцать часов.
Пульс сильно замедляется, в это время опасно принимать средства, понижаюшие кровяное давление. Эффективны препараты, рекомендуемые при расстройствах центральной нервной системы и язвенных заболеваниях органов пищеварения. Деятельность почек достигает своего пика. С 19.30 до 21.30 активен меридиан желудка.
Двадцать часов.
Содержание жиров в печени уменьшается, пульс учащается. Даже небольшие дозы антибиотиков воздействуют на организм в это время с отличными показателями, но только до 4 утра! Самое оптимальное время для приема – 20.32, побочные действия в этих условиях наблюдаются крайне редко. Также эффективно действуют антидепрессанты, средства против аллергии и астмы.
Двадцать один час.
Организм готовится к ночному отдыху. Вредно набивать желудок пищей — она останется почти непереваренной до утра, а та ее часть, что будет переработана, преобразуется в жировые отложения. С 21.30 до 23.30 активен меридиан селезенки — поджелудочной железы.
Двадцать два часа.
Работоспособность резко падает. В крови увеличивается количество лейкоцитов — более 12000 белых кровяных телец на миллиметр, тогда как утром их около 5000 на миллиметр. Не следует применять медикаментов с побочным действием, так как велика опасность интоксикации, ночью организму особенно трудно разлагать яды и бороться с отравлениями.
Двадцать три часа.
Обмен веществ сводится до минимума, вместе с ним понижаются кровяное давление, частота пульса и температура тела, снижается способность концентрировать внимание и работоспособность. Выработка кортизона прекращается. Руководство деятельностью организма переходит к парасимпатической части вегетативной нервной системы. С 23.30 до 1.30 активен меридиан сердца.
Двадцать четыре часа.
Идет интенсивное восстановление кожи — деление клеток ночью гораздо интенсивнее, чем днем. В условиях активной деятельности парасимпатического отдела нервной системы чаще возникают печеночные и желчные колики. В результате снижения кровяного давления и частоты пульса на фоне нарушений местного кровообращения могут возникать инсульты. У женщин особенно интенсивно действуют гормоны, регулирующие родовые схватки. По этой причине ночью рождается в два раза больше детей, нежели днем.
Таблица
оптимального приема продуктов
Молочные продукты
| Кефир | (8:00-16:00) |
| Масло сливочное | (6:00-19:00) |
| Молоко | (19:00-7:00) |
| Простокваша | (10:00-16:00) |
| Ряженка | (7:00-19:00) |
| Сметана | (7:00-19:00) |
| Сыр | (9:00-19:00) |
| Творог | (9:00-18:00) |
| Чистый йогурт | (8:00-16:00) |
Специи
| Асафетида | (11:00-14:00) |
| Бадьян | (5:00-17:00) |
| Ваниль | (5:00-17:00) |
| Гвоздика | (11:00-18:00) |
| Горчица желтая | (11:00-14:00) |
| Горчица черная | (11:00-14:00) |
| Имбирь | (10:00-17:00) |
| Калиджи | (11:00-18:00) |
| Кардамон зеленый | (7:00-21:00) |
| Кориандр | (11:00-16:00) |
| Корица | (6:00-17:00) |
| Кумин | (10:00-16:00) |
| Куркума | (10:00-17:00) |
| Лавровый лист | (10:00-15:00) |
| Мак Черный | (10:00-15:00) |
| Манго (порошок) | (10:00-17:00) |
| Мускатный орех | (11:00-16:00) |
| Перец душистый | (11:00-19:00) |
| Перец красный ср жг | (11:00-14:00) |
| Перец паприка | (11:00-14:00) |
| Перец черный | (11:00-15:00) |
| Перец чили | (11:00-16:00) |
| Тмин | (7:00-18:00) |
| Фенхель | (5:00-21:00) |
| Шамбала(плоды) |
|
Фрукты, сухофрукты, ягоды и мед
| Абрикос | (7:00-16:00) |
| Ананас | (9:00-15:00) |
| Апельсин | (10:00-15:00) |
| Арбуз | (11:00-17:00) |
| Банан | (7:00-20:00) |
| Боярышник | (10:00-21:00) |
| Виноград | (7:00-18:00) |
| Вишня | (8:00-16:00) |
| Гранат | (10:00-18:00) |
| Грейпфрут | (11:00-15:00) |
| Груша | (8:00-19:00) |
| Дыня | (9:00-16:00) |
| Земляника | (8:00-18:00) |
| Изюм | (6:00-21:00) |
| Калина | (10:00-18:00) |
| Клубника | (10:00-16:00) |
| Крыжовник | (6:00-18:00) |
| Курага | (7:00-16:00) |
| Лимон | (11:00-16:00) |
| Малина | (8:00-19:00) |
| Мандарин | (9:00-16:00) |
| Мед | (6:00-18:00) |
| Облепиха | (8:00-18:00) |
| Персик | (7:00-15:00) |
| Слива | (7:00-16:00) |
| Смородина красная | (11:00-16:00) |
| Смородина черная | (7:00-20:00) |
| Финик | (6:00-19:00) |
| Хурма | (7:00-19:00) |
| Чернослив | (6:00-17:00) |
| Шиповник | (8:00-18:00) |
| Яблоки | (7:00-19:00) |
Растительные масла и зелень
| Масло горчичное | (11:00-15:00) |
| Масло кукурузное | (11:00-15:00) |
| Масло оливковое | (9:00-18:00) |
| Масло подсолнечное | (9:00-16:00) |
| Масло соевое | (10:00-16:00) |
| Петрушка | (11:00-18:00) |
| Салат | (11:00-20:00) |
| Укроп | (11:00-16:00) |
Орехи и семена
| Орех грецкий | (7:00-20:00) |
| Семена подсолнечника | (9:00-17:00) |
| Орех арахис | (9:00-18:00) |
| Орех фундук | (10:00-17:00) |
| Семена тыквы | (11:00-16:00) |
Овощи, бахчевые и зелень
| Морковь | (9:00-19:00) |
| Патиссон | (9:00-20:00) |
| Кабачок | (10:00-20:00) |
| Огурец | (10:00-18:00) |
| Свекла | (10:00-19:00) |
| Тыква | (10:00-19:00) |
| Редька зеленая | (10:00-17:00) |
| Репа | (10:00-17:00) |
| Баклажан | (11:00-16:00) |
| Болгарский перец | (11:00-17:00) |
| Капуста белокочанная | (11:00-18:00) |
| Капуста цветная | (11:00-16:00) |
| Картофель | (11:00-15:00) |
| Помидор | (11:00-15:00) |
| Редис | (11:00-15:00) |
| Редька черная | (11:00-15:00) |
Крупы
| Гречневая крупа | (11:00-20:00) |
| Горох | (11:00-14:00) |
| Фасоль | (11:00-14:00) |
| Кукурузная крупа | (11:00-14:00) |
| Овсяная крупа | (11:00-14:00) |
| Перловая крупа | (11:00-14:00) |
| Пшеничная крупа | (11:00-14:00) |
| Манная крупа | (11:00-14:00) |
| Пшено | (11:00-14:00) |
| Рис | (11:00-14:00) |
| Соя | (11:00-14:00) |
http://diet-a.ru/st/bior.html
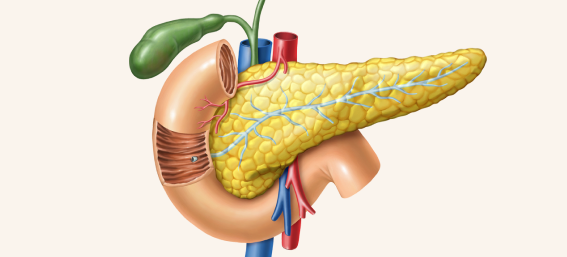
Поджелудочная железа – орган пищеварительной системы, вырабатывающий пищеварительные ферменты и гормоны, регулирующие белковый, углеводный и жировой обмен. Она расположена в нижнем отделе брюшной полости, за желудком, возле двенадцатиперстной кишки, на уровне І-ІІ поясничных позвонков. Длина органа до 22 см, вес – 70-80 г. Она покрыта тонкой соединительной капсулой, основное вещество под ней разделено на сегменты, между ними есть соединительные тяжи с выводными протоками, сосудами, нервами. Для вывода произведенных пищеварительных ферментов и других веществ имеет главный и добавочный проток.
Если нормальное функционирование поджелудочной железы нарушается, в ней развивается воспалительный процесс. Группа заболеваний, для которых характерно воспаление в тканях этого органа, нарушение его работы называется панкреатитом. Воспаление поджелудочной железы – опасное заболевание, сопровождающееся сильной болью, нарушением работы пищеварительной и эндокринной системы. Если человек своевременно не получает медицинской помощи, возможно развитие осложнений, вплоть до летального исхода.
Как лечить воспаление поджелудочной железы
Обнаружив у себя симптомы заболевания поджелудочной железы, обращайтесь к врачу. Он выявит причины заболевания и назначит медикаментозное лечение, диету. Если воспалительный процесс вызван закупоркой выводных протоков, для спасения жизни пациента может потребоваться срочное оперативное вмешательство.
Пациентов с острой формой панкреатита госпитализируют в стационар, где врачи постоянно контролируют их состояние, изменение показателей в общем и биохимическом анализах крови, анализах мочи.
Чтобы организм человека победил заболевание, недостаточно медикаментозного лечения. Для успешного выздоровления, или снятия приступов при хроническом течении заболевания нужен холод, голод и покой. Пациенту полезен постельный режим. В первые три дня рекомендуется полный отказ от пищи, питательные вещества вводятся внутривенно. Для снятия болевых симптомов на живот кладется холодный компресс.
Причины заболевания
Воспалительные процессы в поджелудочной железе могут возникать:
- из-за злоупотребления спиртными напитками – наиболее распространенная причина заболевания у мужчин;
- после травм живота, операций, когда были повреждены ткани или протоки этого органа;
- из-за неправильного питания – воспаление может развиваться, если в рационе человека преобладает фаст-фуд, жирные, острые, копченые, жареные блюда;
- при желчнокаменной болезни – у женщин она развивается в 3-5 раз чаще, чем у мужчин, и желчные конкременты могут закупоривать протоки, из-за чего нарушается отток пищеварительных ферментов и они начинают переваривать ткани железы;
- из-за нарушенного обмена веществ при ожирении, сахарной диабете, во время беременности или после родов;
- из-за длительного приема антибиотиков, кортикостероидов, гормональных препаратов;
- из-за генетической предрасположенности – у некоторых мужчин, а чаще у женщин, поджелудочная железа вырабатывает более густой секрет, он медленней выводится по протокам, и даже однократное злоупотребление спиртными напитками, жирной, жареной пищей может спровоцировать приступ панкреатита;
- после отравлений – пищевых, алкогольных, при работе с лаками, красками и вдыхании их паров, другими отравляющими веществами.
Формы панкреатита
При первом приступе врач ставит диагноз острый панкреатит. При соблюдении диеты, других врачебных назначений, приеме медикаментов, воспаление может пройти без последствий. Если человек ответственно относится к своему здоровью, правильно питается, отказывается от алкоголя, курения, следит за весом, приступ может не повторяться.
Но при систематических нарушениях, поджелудочная железа работает с повышенной нагрузкой, ее состояние ухудшается и заболевание переходит в хроническую форму. Если повторный приступ возникает менее чем через 6 месяцев после первого, ставится диагноз острый рецидивирующий панкреатит. Если приступы повторяются больше, чем 6 месяцев, диагноз – хронический панкреатит. Он имеет две фазы: обострение и ремиссия. При соблюдении диеты, применении поддерживающей терапии, ремиссия длится годами, не возникает острых приступов.
Симптомы воспаления поджелудочной железы
При остром и хроническом панкреатите появляются разные симптомы.
Острая форма
При остром приступе пациент ощущает сильную боль в подреберье. В зависимости от расположения и размера очага воспаления она может быть правосторонней, левосторонней или опоясывающей.
Другие признаки, указывающие на воспалительный процесс в поджелудочной железе:
- отрыжка с тухлым запахом, икота;
- непреходящая тошнота, неоднократная рвота;
- жидкий стул несколько раз в сутки или запор;
- повышение температуры;
- ощущение сухости во рту;
- перепады артериального давления;
- усиленное потоотделение;
- нездоровый цвет кожи, возможно появление коричневых пятен, синяков над пупком или на спине в области поясницы.
Большинство из этих признаков, кроме острой боли, наблюдаются и при алкогольной интоксикации. Болезнь у мужчин не всегда своевременно диагностируется – болевые симптомы пациенты некоторое время снимают обезболивающими препаратами и надеются на улучшение самочувствия, когда пройдет похмелье. Это может быть опасно для жизни. Если после употребления больших доз алкоголя возникает боль в пояснице, подреберье, проверьте поджелудочную железу.
Хроническая форма
Зная, как болит поджелудочная железа, можно не пропустить первые признаки развития хронического воспалительного процесса. Своевременное обращение к врачу поможет избежать осложнений, инфицирования, гормональных нарушений в организме.
Признаки боли в поджелудочной железе:
- тупая ноющая;
- ощущается в верхней части живота;
- может отдавать в грудную клетку, поясницу, нижнюю часть живота;
- усиливается после употребления спиртных напитков, жареной, копченой, острой, жирной пищи, маринадов, приступ может спровоцировать чашка кофе, выкуренная натощак сигарета;
- усиливается после стресса.
Сложно поставить диагноз только по характеру болевых симптомов. При панкреатите появляются другие признаки нарушений в работе организма. Обратитесь к врачу, если вы часто ощущаете ноющую боль в области спины или живота, кожа приобретала желтоватый оттенок, пропал аппетит, снижается вес. Аналогичные признаки у женщин могут наблюдаться во время беременности, и ошибочно принимаются за проявления токсикоза. Чтобы не пропустить опасное заболевание, с первых недель беременности женщинам нужно регулярно посещать женскую консультацию, сдавать анализы крови и мочи.
Если не лечить хронический панкреатит, воспаление может распространяться на другие органы пищеварительной системы, нарушается работа эндокринной системы, что увеличивает риск развития сахарного диабета, онкологических заболеваний.
Лечение
Панкреатит – это группа заболеваний, при которых развиваются воспалительные процессы в поджелудочной железе. Чтобы эффективно лечить его, врач должен определить характер и локализацию воспаления, причину, вызвавшую приступ. После оказания первой помощи и снятия острых болевых ощущений проводится обследование.
Диагностика
Чтобы подтвердить диагноз и оценить состояние пациента, гастроэнтеролог использует лабораторные и инструментальные методы диагностики:
- общий и биохимический анализ крови – выявляют признаки и показывает количественные характеристики воспаления, определяют уровень билирубина, ферментов;
- анализ мочи – показывает уровень ферментов;
- анализ кала на паразитов – назначается по при подозрении, что протоки поджелудочной железы закупорены паразитами;
- УЗИ – показывает размер железы, уплотнения, фиброзные участки;
- рентгенография (если есть возможность, назначается более информационное обследование эндоскопическая ретроградная холангиопанкреатография) – назначается для обнаружения камней или других тел, закупоривающих протоки;
- зондирование – характеризует внешнесекреторную функцию железы;
- МРТ или КТ – выявляют некроз тканей, границы пораженных областей.
Особенности терапии
При остром приступе пациента госпитализируют в стационар, где проводят детоксикацию, очистку кишечника, брюшины.
Для снятия острых болей применяют спазмолитические и болеутоляющие препараты, на живот кладется холодный компресс. Ограничивают двигательную активность. Чтобы снизить секрецию гормонов при снижении проходимости протоков или их закупорке, назначают Платифиллин или Атропин. Для предотвращения инфицирования и снятия воспаления применяют антибиотики. В первые дни показан полный отказ от пищи, питательные вещества вводятся внутривенно. Через 3-5 дней в рацион вводят жидкие каши, одновременно с приемом ферментов: Панкреатина, Мезим-Форте. Чтобы избавить пациента от тошноты, назначается Мотилиум или Церукал.
Профилактика новых обострений
Чтобы избежать новых обострений панкреатита, нужно правильно питаться, отказаться от алкоголя, сигарет, избегать стрессов. Есть нужно небольшими порциями 5-6 раз в день. Исключите из рациона жареные, жирные, копченые продукты, пряности, маринады. Отваривайте, запекайте или готовьте блюда на пару. Откажитесь от кофе, сладких газированных напитков. Регулярно принимайте назначенные врачом препараты, поддерживающие работу поджелудочной железы.
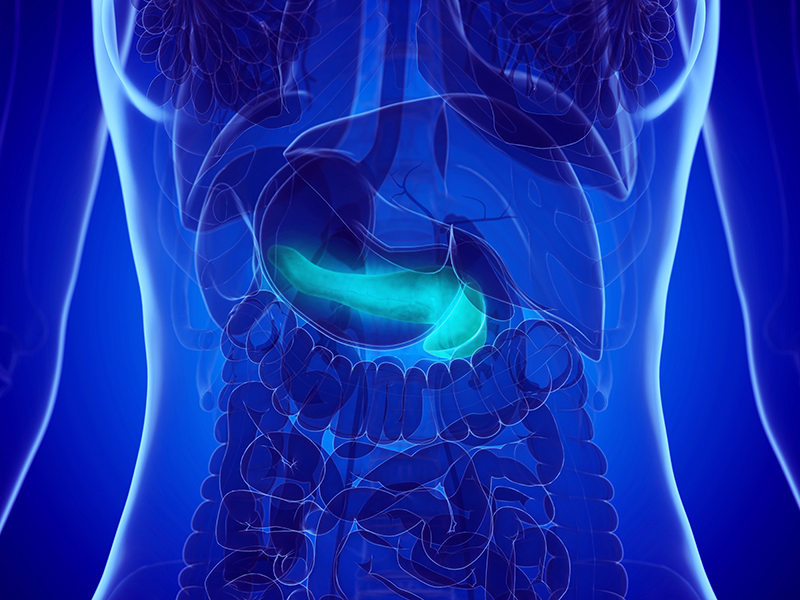
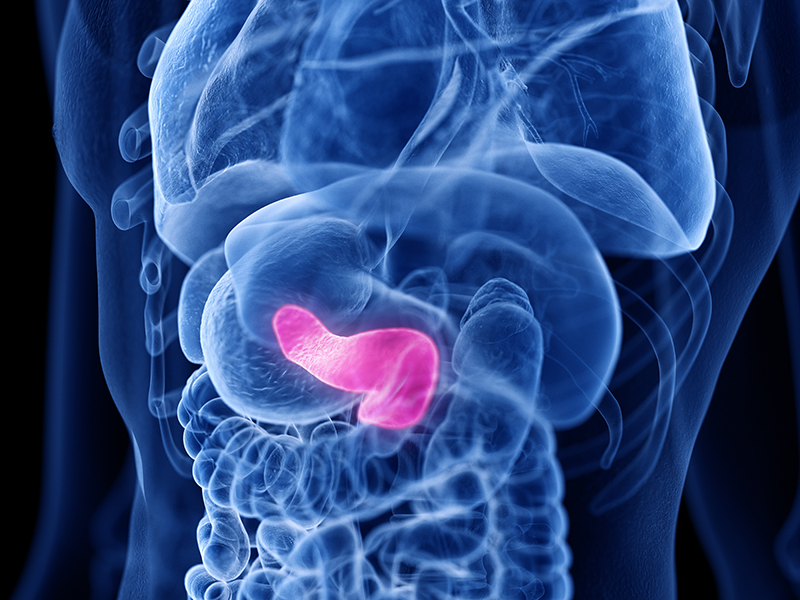
Где находится поджелудочная железа?
Поджелудочная железа — непарный железистый орган, она расположена позади желудка, на уровне поясничной области. Длина железы в среднем составляет 18-22 см. В ней различают 3 анатомических отдела: головку, тело и хвост. Головка поджелудочной железы окружена двенадцатиперстной кишкой, а хвост касается селезёнки. Поджелудочная железа «прячется» за желудок и начальный отдел двенадцатиперстной кишки. К её задней поверхности прилежат крупные артерии и вены, левая почка с надпочечником2.
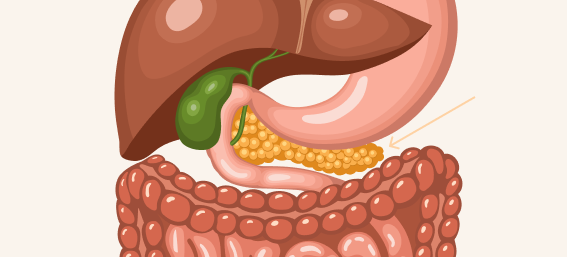
Поджелудочная железа — непарный железистый орган, она расположена позади желудка, на уровне поясничной области. Длина железы в среднем составляет 18-22 см. В ней различают 3 анатомических отдела: головку, тело и хвост. Головка поджелудочной железы окружена двенадцатиперстной кишкой, а хвост касается селезёнки. Поджелудочная железа «прячется» за желудок и начальный отдел двенадцатиперстной кишки. К её задней поверхности прилежат крупные артерии и вены, левая почка с надпочечником2.
Симптомы заболеваний поджелудочной железы
Наиболее часто у людей, имеющих патологию поджелудочной железы, обнаруживают2:
- боли в животе;
- стеаторею (жирный стул), метеоризм (вздутие живота, отхождение газов), мальабсорбцию (нарушение всасывания питательных веществ);
- похудение и другие проявления признаки питательной недостаточности;
- эндокринные нарушения.
Так как поражению поджелудочной железы часто сопутствуют другие заболевания пищеварительного тракта, то могут отмечаться симптомы несварения желудка — упорная тошнота, снижение и отсутствие аппетита, рвота, не приносящая облегчения, отрыжка.

Так как поражению поджелудочной железы часто сопутствуют другие заболевания пищеварительного тракта, то могут отмечаться симптомы несварения желудка — упорная тошнота, снижение и отсутствие аппетита, рвота, не приносящая облегчения, отрыжка.

Болевой синдром при заболеваниях поджелудочной железы — наиболее яркий и характерный признак. Как правило, боль не имеет чёткой локализации: возникает в верхнем, среднем отделе живота, отдаёт в спину, иногда принимает опоясывающий характер. Несколько реже боль иррадиирует в левую руку, под левую лопатку, за грудину, в область сердца, в левую половину нижней челюсти. В некоторых случаях боль исходно локализована в спине. Обычно приступы боли провоцируются или усиливаются приемом пищи, а положение сидя с наклоном вперед способствует их уменьшению2, 6.
Болевому абдоминальному синдрому свойственна высокая интенсивность. Боли могут быть приступообразными, с длительностью атак от нескольких часов до 2—3 суток, монотонными или постоянными с приступообразным усилением.
Синдром внешнесекреторной недостаточности поджелудочной железы обусловлен уменьшением массы функционирующей ткани органа в результате его поражения либо нарушением оттока панкреатического сока при относительной сохранности железы. В результате переваривание пищи нарушается.

Болевому абдоминальному синдрому свойственна высокая интенсивность. Боли могут быть приступообразными, с длительностью атак от нескольких часов до 2—3 суток, монотонными или постоянными с приступообразным усилением.
Синдром внешнесекреторной недостаточности поджелудочной железы обусловлен уменьшением массы функционирующей ткани органа в результате его поражения либо нарушением оттока панкреатического сока при относительной сохранности железы. В результате переваривание пищи нарушается.

При этом увеличивается объём и частота стула, кал приобретает кашицеобразную или водянистую консистенцию, неприятный, зловонный запах, сероватый оттенок с блестящей поверхностью (жирный, «сальный»). При выраженных изменениях кал может плохо смываться со стенок унитаза, а также возможно появление остатков непереваренной пищи в кале. Помимо нарушений стула человека может беспокоить выраженный метеоризм2.
Нарушение переваривания пищевых компонентов приводит к увеличению риска всасывания «недорасщеплённых» молекул, что может спровоцировать симптомы пищевой аллергии — крапивницу, экзему и т. д.
В результате выраженного нарушения всасывания в кишечнике, а также снижения аппетита поступление питательных веществ и витаминов снижается, что в тяжелых случаях грозит синдромом белково-энергетической недостаточности в виде2, 6:
- прогрессирующего похудания;
- обезвоживания;
- дефицита ряда витаминов и микроэлементов;
- анемии и других нарушений

В результате выраженного нарушения всасывания в кишечнике, а также снижения аппетита поступление питательных веществ и витаминов снижается, что в тяжелых случаях грозит синдромом белково-энергетической недостаточности в виде2, 6:
- прогрессирующего похудания;
- обезвоживания;
- дефицита ряда витаминов и микроэлементов;
- анемии и других нарушений

К поздним симптомам поражения поджелудочной железы относятся эндокринные нарушения. Их проявлениями могут быть как нарушение толерантности к глюкозе, так и панкреатогенный сахарный диабет2.
Для данного типа диабета характерен более высокий риск развития гипогликемии — опасного для здоровья падения уровня сахара крови, симптомы которого включают: чувство голода, дрожь во всём теле, холодный пот, слабость, беспокойство, возбуждение, мышечная дрожь или судороги. Это состояние может продолжаться от нескольких часов до нескольких суток. Возникает обычно утром натощак или на фоне длительного голодания, быстро исчезает после приёма пищи, но может рецидивировать спустя 2-3 часа.
Панкреатогенный сахарный диабет возникает из-за гибели островковых клеток поджелудочной железы и замещения их соединительной тканью. Сахарный диабет может развиться через несколько лет после начала болевых приступов2.
Панкреатогенный сахарный диабет возникает из-за гибели островковых клеток поджелудочной железы и замещения их соединительной тканью. Сахарный диабет может развиться через несколько лет после начала болевых приступов2.
Распространенные заболевания поджелудочной железы
В настоящее время среди заболеваний поджелудочной железы наиболее часто встречаются панкреатиты и рак. За последние 30 лет болеть острым и хроническим панкреатитом стали чаще в 2 раза, раком поджелудочной железы — в 1, 5 раза. Считается, что данная тенденция связана с ухудшением экологической ситуации в мире, увеличением потребления алкоголя, в том числе низкого качества, снижением качества питания и общего уровня жизни в некоторых странах. Определенный вклад также вносит улучшение методов диагностики, благодаря которым удается чаще распознать проблему на более ранних стадиях2.

При остром панкреатите возникновению типичных жалоб могут предшествовать обильный прием пищи или алкоголя, а также наличие желчекаменной болезни. При этом поджелудочная железа увеличивается в размерах, отекает. В случае прогрессирования процесса может развиться панкреонекроз — гибель клеток поджелудочной железы, процесс необратимый, опасный из-за возможности развития полиорганной недостаточностью2, 7.
Хронический панкреатит развивается постепенно, с обострениями, каждое из которых усугубляет потери функционирующих клеток органа. Масса поджелудочной железы уменьшается, в ней возникают процессы замещения нормально функционирующей ткани соединительной.
Рак поджелудочной железы считается особо агрессивным, пятилетняя выживаемость пациентов крайне мала. Риск развития рака поджелудочной железы возрастает на фоне хронического панкреатита, курения, злоупотребления алкоголем2.

Рак поджелудочной железы считается особо агрессивным, пятилетняя выживаемость пациентов крайне мала. Риск развития рака поджелудочной железы возрастает на фоне хронического панкреатита, курения, злоупотребления алкоголем2.
Ферментные препараты при недостаточности
внешнесекреторной функции поджелудочной железы
Для лечения заболеваний поджелудочной железы в зависимости от диагноза и соответствующих клинических проявлений могут применяться различные препараты6. Их всегда должен назначать врач после тщательного обследования и адекватно проведенной диагностики.
Ферментные препараты могут быть назначены для компенсации внешнесекреторной недостаточности поджелудочной железы6, 9. Комбинированные препараты (например, Фестал®), содержащие помимо ферментов поджелудочной железы (панкреатина) другие компоненты (желчь, гемицеллюлазу) могут быть назначены при хроническом панкреатите в сочетании с билиарной недостаточностью вследствие различных состояний, клинически проявляющемся нарушениями переваривания пищи, метеоризмом, склонностью к запорам9.
Компоненты желчи в составе облегчают всасывание жиров и жирорастворимых витаминов А, Е и К, способствуют выделению липазы поджелудочной железой. Панкреатин способствует лучшему перевариванию белков, жиров и углеводов, а третий компонент — гемицеллюлаза — способствует снижению образования газов в кишечнике8, 9.
Компоненты желчи в составе облегчают всасывание жиров и жирорастворимых витаминов А, Е и К, способствуют выделению липазы поджелудочной железой. Панкреатин способствует лучшему перевариванию белков, жиров и углеводов, а третий компонент — гемицеллюлаза — способствует снижению образования газов в кишечнике8, 9.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ.
Воспаление поджелудочной железы очень часто встречается среди женской половины населения. Нередко люди занимаются самолечением, когда испытывают неприятные ощущения со стороны пищеварительной системы в верхней части живота. При этом они принимают препараты, которые снимают болевые ощущения и улучшают процесс пищеварения. При болях в поджелудочной железе нужно своевременно обращаться к специалисту, чтобы неприятные симптомы не привели к болезни в хронической форме.
Патогенез
Поджелудочная железа выполняет двойную функцию для организма человека. Она является одновременно железой внутренней и внешней секреции. Как внешнесекреторный орган, она вырабатывает пищеварительные ферменты, которые помогают переработать частички пищи. В качестве эндокринной железы, ее назначением является выработка важнейших гормонов. Нарушение этой функции приводит к преждевременной активности ферментов поджелудочной железы. В норме ферменты активизируются при попадании в двенадцатиперстную кишку, при наличии воспалительного процесса– непосредственно в железе.Поскольку в поджелудочной отсутствуют питательные вещества, начинается переваривание тканей самой поджелудочной железы.Разрушение железы способствует развитию заболевания.
Причины
Причины, по которым возникают боли в поджелудочной железе:
- Злоупотребление алкогольными напитками. Этанол отравляет поджелудочную железу.
- Хирургические вмешательства вследствие лечения иных заболеваний поджелудочной железы и желчных протоков.
- Камни в желчном пузыре.Это приводит к повреждению тканей поджелудочной ферментами и желчью.
- Болезни желудка, тонкого кишечника.
- Бесконтрольный продолжительный прием медикаментов, включая гормональные средства, антибиотики, кортикостероиды. Это приводит к нарушению функции внешней секреции поджелудочной железы, к избыточной выработке панкреатического сока.
- Сахарный диабет.
- Наследственная предрасположенность.
- Врожденные аномалии поджелудочной железы.
- Онкология.
- Ранения, травмы брюшной полости.
- Интоксикация в результате отравления различными пищевыми и химическими веществами.
- Вирусное или инфекционное заражение организма.
- Нарушения режима питания. Регулярное переедание или слишком большие промежутки времени между приемами пищи. Пристрастие к жирным, острым продуктам. Это приводит к нарушению жирового обмена и чрезмерному выделению ферментов.
- Острые аллергические реакции.
- Сопутствующие болезни сосудов, гипертония, атеросклероз.
- Заражение паразитами. Из-за глистов происходит блокировка протоков поджелудочной железы, что препятствует поступлению ферментов в двенадцатиперстную кишку.
- Период беременности, протекающей с патологией.
Иногда довольно сложно установить настоящую причину болезни.
Формы панкреатита
Заболевания поджелудочной железы могут протекать в следующих формах:
- Острой.
- Хронической.
Хронический панкреатит
Хроническое заболевание поджелудочной железы имеет симптомы:
- боль,локализованная в верхней части брюшной стенки. Она может отдавать в брюшную полость.
- тошнота;
- отсутствие аппетита;
- метеоризм;
- расстройство стула;
- рвота.
Основным отличием хронической формы от острой является наличие обострений и ремиссий. Со временем периоды обострения могут участиться.При этом может нарушаться работа кишечника, ухудшаться пищеварение и человек может терять вес.
Осложнения:
- кровотечения из желудка;
- онкология;
- образование кист;
- гнойные процессы;
- поражение печени;
- сахарный диабет;
- воспаление тонкого и толстого кишечника.
Поэтому к хронической форме болезни поджелудочной железы необходимо относиться ответственно, при подозрениях на воспаление обращаться к врачу.
Период ремиссии отличается симптомами:
- дискомфортными ощущениями в животе;
- метеоризмом;
- спазмами после употребления пищи;
- непостоянной температурой тела.
Острая форма и обострение хронической болезни характеризуются схожими симптомами. Часто наблюдается скрытая форма панкреатита, которой свойственно отсутствие болей. Опасна эта форма панкреатита тем, что создаются благоприятные условия для развития сахарного диабета двух типов: первого, когда поджелудочной железой прекращается выработка инсулина и второго, протекающего в скрытой форме, не инсулинозависимого.
Острый панкреатит
Развитие заболевания происходит, когда поджелудочная железа разрушается под воздействием активных ферментов.При этом процессе происходит распад прилегающих тканей, сосудов, интоксикация организма.
К признакам острого панкреатита относятся:
- острые болевые ощущения в верхней части живота, которые могут отдавать как в правое, так и левое подреберье,быть опоясывающими;от того, какой участок органа поврежден, зависит локализация болевых ощущений.
- усиление болезненных ощущений при глубоком вдохе, движении, употреблении пищи;
- тошнота, расстройство стула;
- рвота, при которой не наступает облегчение, с горьким привкусом желчи;
- отрыжка, икота, сухость во рту;
- кожа может иметь пожелтевший, сероватый вид;
- подъем температуры тела до 38-40 градусов;
- скачки артериального давления;
- значительное снижение веса;
- повышенное газообразование в кишечнике;
- отвращение к еде и питью.
Признаки панкреатита нарастают в течение двух-трех суток и достигают критических значений.Лечение панкреатита в острой форме требуется проводить в хирургическом отделении стационара. Без медицинской помощи возможно наступление летального исхода.
Вторичные проявления панкреатита:
- сильные расстройства стула;
- одышка после обильной рвоты;
- образование отложений желтого цвета на языке;
- твердый и вздутый живот;
- проявление участков сине-зеленого цвета в области пупка, носогубного треугольника;
- желтизна кожи и белков глаз.
Болевой синдром при остром панкреатите может спровоцировать обморок.
Осложнения
В зависимости от степени тяжести острая форма воспаления поджелудочной железы различается:
- Легкая форма – органы, системы имеют минимальные повреждения. Это может выражаться в отеке железы, который легко поддается лечению.
- Тяжелая форма – развиваются сильно выраженные нарушения в органах и тканях. При этом возникают осложнения в виде омертвления тканей, инфекционного поражения, кистозных образований, гнойных процессов.
При второй форме острого панкреатита высокая вероятность смертельного исхода.
Помощь при остром панкреатите
Чтобы снизить болезненные ощущения в поджелудочной железе, необходимо:
- Приложить грелку с ледяной водой на подложечную область. Этот участок находится там, где мечевидный отросток. На данную область проецируется желудок на переднюю часть брюшины. Холод позволит уменьшить болезненные ощущения, снизить отечность и степень воспаления железы.
- Острую форму воспаления необходимо лечить в стационаре с соблюдением постельного режима. Врачи помогут снять болевой синдром, снизить нагрузку на поджелудочную железу, помогут запустить механизмы ее регенерации.
- Запрещается во время приступа принимать пищу. При этом может усилиться болезненность пищеварительного органа,возникнуть тошнота, рвота. Чтобы снизить выработку ферментов, необходима диета, включающая трехдневное голодание. При этом опускается питье чистой негазированной воды.
- Даже, если у пациента отсутствует полная уверенность, что это приступ панкреатита, необходимо в обязательном порядке вызватьврача для осмотра. До его прихода разрешается принять средство, снижающее боль, чтобы уменьшить неприятные симптомы.
Диагностика болезни
Чтобы провести диагностику острого панкреатита, требуются анализы и манипуляции:
- Общий клинический анализ крови.
- Анализ крови на биохимию.
- Рентген.
- УЗИ.
- Лапароскопия.
- «Зонд», позволяющий определить наличие язв и новообразований, взять на анализ желудочный сок.
- Компьютерная томография.
Лечение
Терапия панкреатита в хронической форме проводится для восстановления основных функций поджелудочной железы.
При легкой форме лечение дополняется приемом медикаментов:
- антацидные средства, избавляющие от изжоги;
- спазмолитики, купирующие болевой синдром;
- ферменты – для поддержания работы железы;
- ингибиторы протонной формы, снижающие секрецию соляной кислоты;
- препараты, регулирующие работу желчи;
- средства, снижающие газообразование.
Дополнительно к лечению принимают травяные сборы.
Профилактика
Для пациентов с воспалением в хронической форме необходимо:
- изменить образ жизни и выработать правильные пищевые привычки (отказаться от употребления алкоголя);
- избегать чрезмерных физических нагрузок;
- регулярные обследования.
Увеличить периоды ремиссии поможет бальнеологическое санаторно-курортное лечение.
13.10.2021
Что такое поджелудочная железа и какова ее цель в человеческом теле? Большинству людей знакомо название данного органа, но они, возможно, не знакомы с тем, что делает этот градулярный орган. По существу, поджелудочная железа играет важную роль в пищеварительной системе человека, производя энзимы, которые помогают разрушать пищу в кишечнике.
Как выглядит поджелудочная железа
Под желудочком, под брюшной полостью расположена поджелудочная железа, которая имеет длину от 6 до 10 дюймов и простирается горизонтально по брюшной полости. Ее форму часто сравнивают с рыбой, потому что она имеет большую голову и небольшой хвост и делится на четыре части:
- Голова: она расположена на правой стороне живота, где живот встречается с двенадцатиперстной кишкой, первой частью тонкой кишки.
- Шея: это тонкий срез между головой и телом поджелудочной железы.
- Тело: средняя часть поджелудочной железы.
- Хвост: этот маленький наконечник расположен на левой стороне живота и сидит очень близко к селезенке.
Поджелудочная железа на самом деле состоит из двух типов желез, определяемых их тканевыми именами, экзокринными и эндокринными тканями, но работает вместе как единое целое. Экзокринная ткань содержит 95 процентов поджелудочной железы и отвечает за продуцирование ферментов, которые помогают в пищеварении. Остальные 5 процентов состоят из эндокринных клеток, называемых «островками Лангерганса», выполняющих важную функцию высвобождения гормонов, которые контролируют количество продуцируемых панкреатических ферментов, а также для контроля уровня сахара в крови.
Ферменты поджелудочной, помогающие пищеварению
Ниже приведены три типа ферментов поджелудочной, которые отвечают за переваривание пищи:
- Липаза работает с желчью, чтобы сломать жир в пище, чтобы его можно было использовать телом. Если этого недостаточно, то может возникнуть диарея и жирный стул. Тело человека не может получить здоровый жир, в котором оно нуждается.
- Протеаза помогает расщеплять белки в пище и держит кишечник свободным от бактерий и дрожжей. Если у человека недостаточно протеазы, то может быть более высокий риск развития кишечных инфекций.
- Амилаза помогает превращать углеводы в пищу, в сахар. Недостаток этого фермента может привести к диарее из-за не переваренного крахмала в толстой кишке.
Поджелудочная железа тяжело работает для производства этих трех типов ферментов и может генерировать до восьми чашек этих ферментов ежедневных. Однако, если не будете осторожны с выбором диеты, поджелудочная железа может пострадать и, в итоге, это приведет к такому заболеванию, как панкреатит.
Панкреатит
В основном, панкреатит — это состояние, при котором поджелудочная железа становится опухшей или воспаленной, вызывая боль в животе, рвоту и тошноту. Одним из распространенных факторов риска панкреатита является алкоголизм. Фактически, чрезмерное потребление алкоголя составляет 75% случаев хронического панкреатита.
Желчные камни, твердые вещества, обычно образующиеся из избыточного холестерина в желчном пузыре, являются еще одной распространенной причиной панкреатита. Когда желчный пузырь опустеет сам, желчные камни будут перемещаться вдоль протока поджелудочной железы и вызывать блокировку, что приводит к панкреатиту.
Лечение
Лечение панкреатита обычно начинается с поста, чтобы помочь поджелудочной железе отдохнуть от производства ферментов. После этого, эндоскоп может использоваться для выполнения различных задач, таких как установка стента на поджелудочном протоке или удаление желчных камней. Хирургия может потребоваться, особенно если образовался абсцесс и гнилая ткань. После того как начнете восстанавливаться после лечения, здоровый образ жизни должен быть принят за норму, чтобы помочь состоянию стать хроническим.
Как лечат рак поджелудочной, панкреатит и его последствия? Узнали у Юрия Слободина, заместителя главного врача по хирургии Республиканского клинического медицинского центра.
Юрий Слободин
заместитель главного врача по хирургии Республиканского клинического медицинского центра
За что отвечает поджелудочная железа?
Поджелудочная железа — это продолговатый орган, который находится позади желудка, как бы прикрывается им. Она лежит на очень крупных сосудах — нижней полой вене и аорте, а рядом идут сосуды, которые снабжают ее кровью. Из-за такой сложной локализации заболевания поджелудочной железы могут вызывать тяжелые осложнения.
Этот орган выполняет 2 основные функции:
- ферментативную: выделяет в желудочно-кишечный тракт ферменты, которые помогают переваривать пищу — это примерно 1-1,5 л сока в сутки;
- эндокринную: вырабатывает инсулин, который регулирует уровень глюкозы в нашем организме.
Заболевания поджелудочной и их причины
Есть 2 группы заболеваний поджелудочной железы:
- доброкачественные;
- злокачественные — рак.
Самое распространенное доброкачественное заболевание — панкреатит, то есть воспаление железы. Его вызывают:
— калькулезный холецистит — камни в желчном пузыре;
— неправильное питание: много жирного, копченого, соленого, жареного, кислого — из-за такой еды усиливается выделение желчи и сока поджелудочной железы;
— употребление алкоголя — он и сам по себе вызывает отек слизистой, но если мы пьем спиртное и обильно закусываем вредной пищей, воспаление усугубляется.
Другие доброкачественные заболевания поджелудочной — это часто последствия панкреатита:
- хронический кальцифицирующий панкреатит — когда часть поджелудочной железы заменяется кальцинатами, которые образуются и в протоках железы;
- псевдотуморозный панкреатит — хроническое воспаление поджелудочной железы с ее увеличением в размере, похожее по виду на опухоль;
- кисты: врожденные и приобретенные;
- доброкачественная опухоль — перестройка клеток;
- сахарный диабет — нарушение выработки инсулина островковыми клетками.
В отличие от других патологий поджелудочной железы, опухоль нередко возникает даже при здоровом образе жизни, хоть это и снижает риск новообразований.
Рак поджелудочной железы могут вызвать:
- наследственность;
- работа с вредными веществами;
- посещение радиационных зон и т.д.
Как лечат патологию поджелудочной железы?
Панкреатит проходит 3 стадии:
1. ферментативную — выброс ферментов;
2. реактивную — когда ферменты «успокаиваются», но начинается воспалительный процесс;
3. осложнения: гнойник, некроз или еще более серьезное — кровотечение и т.п.
В зависимости от стадии у панкреатита бывают разные формы:
— легкая;
— средняя;
— тяжелая.
Во всех случаях лечение острого панкреатита начинается с консервативной медикаментозной терапии. В зависимости от состояния пациента при госпитализации, оно проводится либо в условиях стационара, либо в реанимации.
В отделении реанимации проходят лечение пациенты с тяжелыми формами острого панкреатита или его осложнениями, которые угрожают жизни.
Панкреатит
На фоне тяжелого панкреатита могут появляться проблемы с гемодинамикой, острая почечная недостаточность, которая потребует замещения почечной функции и выведения лишней жидкости.
Достаточно сложное и лечение панкреонекроза, когда фермент амилаза выходит за пределы железы и разъедает все на своем пути: и жировую клетчатку, и сосуды. Он скапливается в сальниковой сумке за желудком, инфицируется, нагнаивается.
Если происходит инфицирование и нагноение, приходится применять дренирующие операции. Ведение и лечение осложненного инфицированного панкреатита достаточно сложное и долгое. Такие процессы могут приводить к образованию кишечных, желудочных свищей и к сепсису.
На этом этапе случаются еще более фатальные последствия — поражаются сосуды. Кровотечение часто заканчивается летальным исходом. Но здесь могут помочь рентгенэндоваскулярные хирурги. Они находят сосуд, который кровит, и могут его эмболизировать, то есть закрыть изнутри.
При лечении панкреатита важно предугадывать течение болезни. Если удастся с самого начала опередить процесс, а не догонять его, высок шанс выздоровления.
После выздоровления от панкреатита обязательны диета и отказ от алкоголя.
Если есть жидкостные скопления, кисты, то применяют малоинвазивные аспирационные или дренирующие манипуляции под УЗ-контролем: ставится тонкая трубочка или дренаж, чтобы вывести все ненужное.
Если это неэффективно, при доброкачественной патологии выполняют внутреннюю дренирующую операцию, когда киста соединяется с просветом желудка или тонкой кишки. После этого сок, который не может поступать в двенадцатиперстную кишку, напрямую идет в желудок или кишку.
Опухоли: злокачественные и доброкачественные
При опухоли чаще всего используется резекционная хирургия: удаляется часть железы. Образование может не беспокоить и быть маленьким, но оказаться злокачественным. Чем раньше его удалить, тем лучше будет прогноз.
Образования поджелудочной железы не всегда злокачественные. Имеют место и доброкачественные. Если такие появляются, нужно проводить дифференциальную диагностику по результатам:
- УЗИ;
- КТ органов брюшной полости;
- МРТ органов брюшной полости;
- эндосонографического исследования;
- биопсий.
Некоторые доброкачественные образования тоже подлежат оперативному лечению, решение о проведении операции принимает лечащий врач.
Эти операции бывают:
— открытые: классические, когда делается большой разрез — лапаротомия;
— малоинвазивные: лапароскопические либо роботические, когда выполняется тот же объем операции, только за счет малых доступов: несколько разрезов 1-1,5 см на брюшной стенке.
При этом видимость зоны во втором случае в разы лучше, что значительно повышает безопасность. Сегодня практически 90% онкологических операций в ведущих центрах выполняют лапароскопически или роботически.
После лапароскопии пациент быстро встает на ноги, метод позволяет избежать многих осложнений.
Бывает, из-за размеров опухоли, поражения прилежащих сосудов и других структур оперативное лечение выполнить невозможно. Тогда пациенту назначают химио-лучевую терапию, а уже на фоне ее проведения оценивается возможность операции.
Опухоль головки поджелудочной железы
Самая сложная для хирургии — опухоль головки поджелудочной железы. Здесь прилежат достаточно крупные сосуды, двенадцатиперстная кишка, желудок, желчный проток.
При раке головки поджелудочной железы показана достаточно сложная операция — гастропанкреатодуоденальная резекция. В этом случае удаляется часть желудка, желчный пузырь вместе с желчным протоком, вся двенадцатиперстная кишка и головка железы с самой опухолью.
В большом проценте случаев, когда пациент первый раз обращается к врачу и у него находят опухоль головки поджелудочной железы, уже есть прорастание (инвазия) опухоли в крупные сосуды. Такая ситуация требует сложной реконструктивной операции – удаления опухоли с частью сосуда и восстановлением кровотока по нему.
Кистозные образования
Если в железе появляются кистозные образования, то при большом росте, изменении структуры также ставится вопрос о хирургическом лечении. Объем операции зависит от того, доброкачественная это патология или злокачественная.
После операций
После сложных оперативных вмешательств на поджелудочной железе организм восстанавливается долго. Если есть признаки ферментной недостаточности, назначают ферменты.
Иногда после удаления достаточно большой части железы появляется сахарный диабет. Поэтому врачи помогают следить за профилем глюкозы и назначают пациенту необходимые препараты.
Как обнаружить проблемы с поджелудочной?
Обычно патология поджелудочной железы проявляет себя после еды. Вы можете чувствовать боль в верхних отделах живота, вздутие, тошноту, сильную слабость или, наоборот, возбуждение. Бывают боли, которые отдают в поясницу. В стуле можно заметить непереваренные части пищи. Также сигналом бывает повышение глюкозы, но чаще после перенесенного панкреатита.
Если у вас болит живот, ни в коем случае не кладите на него теплые и горячие грелки. При воспалениях это противопоказано. Даже в народе говорят, что лечение панкреатита — это голод, холод и покой.
При таких симптомах нужно обращаться к гастроэнтерологу или терапевту. А при острых болях в животе — к хирургу.
Сначала врач назначит обычное обследование:
- общий анализ крови;
- биохимический анализ крови;
- УЗИ брюшной полости;
- фиброгастроскопию.
Дальше, если нашли патологию этой зоны — желудка, двенадцатиперстной кишки, печени, желчного пузыря или поджелудочной железы, назначают КТ, МРТ, эндосонографию. Это нужно, чтобы определить характер поражения поджелудочной железы и степень распространения патологического процесса. Если образование есть, эти методы диагностики показывают, доброкачественное оно или злокачественное.
Важно знать, что опухоли поджелудочной железы начинают болеть, как правило, в запущенных формах, когда выходят за пределы поджелудочной железы, прорастают и давят на соседние структуры. Поэтому людям после 45 лет важно периодически делать УЗИ брюшной полости, даже если ничего не беспокоит. Как правило, опухоли поджелудочной железы мы обнаруживаем после 50-ти.
А вот панкреатиту подвержены и молодые люди, так как они часто нарушают режим питания, особенно мужчины.
Фото: Анна Занкович
К основным функциям поджелудочной железы относят:
- эндокринная — благодаря ей происходит синтез гормонов, которые ответственны за метаболические процессы. К этим гормонам относят инсулин, глюкагон и иные гормоны. Они проникают в кровь и регулируют уровень сахара в нем. Нехватка инсулина может вызвать риск развития сахарного диабета.
- экзокринная — ее работа направлена на выработку панкреатического сока. Это смесь ферментов, которая помогает расщеплять потребляемую пищу на нутриенты, которые потом всасываются в кровь. В эту смесь ферментов входят липаза (растворяет жиры), амилаза (работает с углеводами) и триптаза, эластаза и др. (расщепляют белки). Ферменты поджелудочной железы находятся в нерабочей форме и только после попадания в кишечник начинают работать в слабощелочной среде для расщепления пищи. Если клетки поджелудочной железы разрушаются, то неактивные ферменты могут активироваться досрочно и попасть в кровь. Для тканей организма это не принесет особой опасности, а только будет являться признаком острого воспаления железы. Это заболевание называют панкреатитом. А вот недостаток ферментов ведет к нарушению пищеварительного процесса и к развитию дефицитных состояний.
Признаки заболеваний поджелудочной железы
- боли в верхней части живота;
- тошнота;
- рвота;
- понос;
- метеоризм;
- потеря аппетита;
- высыпания на коже;
- непереваренные частицы пищи в кале.
Виды панкреатита
Острый панкреатит — это мгновенно возникшее заболевание поджелудочной железы из-за затруднения выхода из нее синтезируемых ферментов.
К его симптомам относят: боли в животе или в его верхней части, отдающие в спину; вздутие живота; тошнота или рвота; учащенный пульс; низкое кровяное давление; температура тела 37,5 градусов и выше; пожелтение белков глаз.
Хронический панкреатит — это вялотекущие, периодически повторяющиеся обострения воспаления поджелудочной железы. При нем возникают симптомы острого панкреатита, а в фазе ремиссии возможны пищеварительные расстройства.
Реактивный панкреатит — возникает на фоне обострения заболеваний желудка, желчного пузыря, двенадцатиперстной кишки или печени.
Панкреатит может спровоцировать повреждение легких, вызвать почечную недостаточность, привести к развитию кист и сахарного диабета, воспалению и раку поджелудочной железы.
Какой анализ крови показывает работу поджелудочной железы?
Для диагностики заболеваний поджелудочной железы врач назначает биохимический анализ крови. Это исследование включает в себя следующие важные показатели:
- АСТ, АЛТ, ГГТ,
- билирубин прямой и общий,
- амилазу и липазу,
- глюкозу и гликированный гемоглобин,
- триглицериды,
- щелочную фосфатазу,
- общий холестерин,
- общий белок.
Чтобы результаты анализа были правдивыми, нужно подготовиться: анализ сдается натощак; необходимо воздержаться от курения накануне сдачи и не употреблять жирную, жареную и копченую пищу и алкоголь за 3 дня до исследования.
Результаты анализа выдаются в виде референсных значений — это пределы, в которых результаты исследований считаются нормой для здорового человека.
|
Анализ: |
Мужчины: |
Женщины: |
|
Общий белок |
64-84 г/л. |
64-84 г/л. |
|
Гемоглобин |
130-160 г/л |
120-150 г/л. |
|
Гаптоглобин |
150-2000 мг/л |
150-2000 мг/л |
|
Глюкоза |
3,30-5,50 ммоль/л. |
3,30-5,50 ммоль/л. |
|
Мочевина |
2,5-8,3 ммоль/л. |
2,5-8,3 ммоль/л. |
|
Креатинин |
62-115 мкмоль/л |
53-97 мкмоль/л. |
|
Холестерин |
3,5-6,5 ммоль/л. |
3,5-6,5 ммоль/л. |
|
Билирубин |
5-20 мкмоль/л. |
5-20 мкмоль/л. |
|
АлАТ (АЛТ) |
до 45 ед/л. |
до 31 ед/л. |
|
АсАТ (АСТ) |
до 45 ед/л. |
до 31 ед/л. |
|
Липаза |
0-190 ед/л. |
0-190 ед/л. |
|
Альфа-амилаза |
28-100 ед/л. |
28-100 ед/л. |
|
Панкреатическая амилаза |
0-50 ед/л. |
0-50 ед/л. |
Если в результате анализа выявлен:
- сниженный уровень общего белка — говорит о недостаточном синтезе трипсина и химотрипсина;
- повышенный уровень липазы, амилазы и эластазы — означает гибель панкреатических клеток из-за панкреатита;
- увеличенное содержание глюкозы — признак тяжелого воспаления поджелудочной железы;
- увеличенный уровень общего и прямого билирубина — может говорить о наличии желчекаменной болезни или опухоли поджелудочной железы.
Признаком острого панкреатита является повышение в крови активности ферментов поджелудочной железы (амилазы и липазы) и уровня С-реактивного белка.
При хроническом панкреатите происходит изменение уровня глюкозы и С-пептида, которые указывают на нарушение эндокринной функции поджелудочной железы.
На реактивный панкреатит указывает увеличение концентрации ферментов амилазы и липазы.
На основании полученных результатов анализа крови и опираясь на данных других исследований при необходимости (УЗИ, ФГДС, МРТ, КТ, анализ мочи и кала) врач разрабатывает схему лечения и назначает лекарственные препараты.