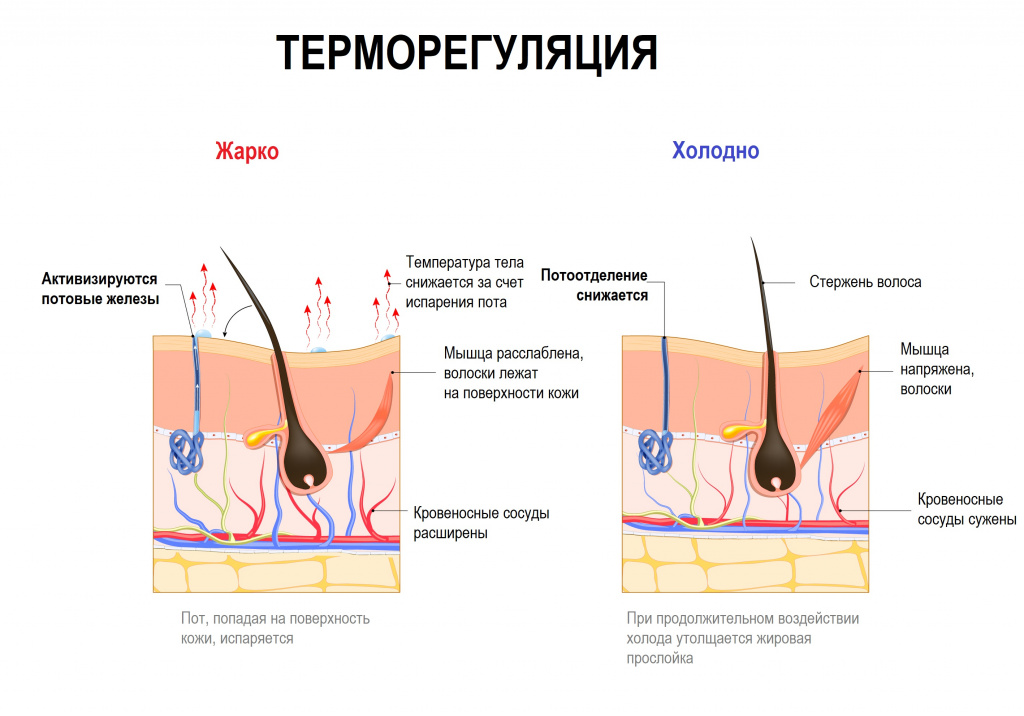
Почему потеют на тренировках
Обильное потоотделение — способ нашего организма защититься от перегрева. Когда мы занимаемся спортом, температура тела повышается. Сильное потоотделение при физических нагрузках позволяет не утомиться раньше времени и не нанести себе вред: ведь вслед за перегревом может поднять давление, увеличится нагрузка на почки и т.д. Так что ответ на вопрос «хорошо ли потеть во время тренировки» — однозначно, да.
«Работа потовых желез регулируется симпатической нервной системой, — объясняет Александр Колесов, заведующий отделением реабилитации Клинико-диагностического центра МЕДСИ на Красной Пресне, врач по спортивной медицине, лечебной физкультуре. — Эта часть нервной системы управляет тем, как человек приспосабливается к тем или иным изменениям».
Физическая нагрузка создает для организма значительные перемены. Двигаются мышцы, калории из жиров и углеводов сгорают, выделяя энергию и воду. Энергия — это всегда тепло, а вода — теплоноситель, такой же, как в батареях у нас дома. Работающие мышцы тоже разогреваются и повышают температуру. В норме во время занятий спортом тепла выделяется всегда больше, чем мышцы тратят энергии. Плюс к тому, в спортзале бывает жарко и душно, тогда наше тело нагревается еще сильнее. В этих условиях даже сильная потливость при физических нагрузках будет нормой. Пот состоит в основном из воды, с которой лишнее тепло выводится из работающих мышц. Кроме того, испарение влаги с поверхности кожи также дает охлаждающий эффект.
Читайте также:
- Алексей Василенко: «Не бойтесь потеть на тренировках»
- Какие гормоны вырабатываются во время тренировок
- Почему краснеет лицо во время тренировок
Почему возникает потливость после нагрузки?
«Сильное потение при физической нагрузке возникает или при высокой температуре и влажности, или как индивидуальная реакция на тренировку, — говорит Александр Колесов. — Многое зависит от физической подготовки, наличия стрессовых факторов и заболеваний».
Особенно часто потливость после нагрузки встречается у тех, кто занимается циклическими (аэробными) видами фитнеса: бегунов, велосипедистов, лыжников, танцоров, любителей групповой аэробики и кроссфита. Когда длительно двигаешься в равномерном или интервальном режиме, происходит охлаждение, в том числе и за счет конвекции: грубо говоря, воздух «сдувает» тепло с тела. Когда после этого останавливаешься или садишься в раздевалке, конвекция прекращается, температура тела резко повышается. Отсюда и обильное потоотделение. Аналогичный эффект возникает, когда в спортзале сильно дует кондиционер или открыты окна, а в раздевалке намного теплее.
Изредка встречаются нарушения теплообмена, при которых во время нагрузки человек не особенно потеет, а после нее пот течет рекой так, что на полу раздевалки лужи. Если капающий на пол пот во время спорта — это нормально, то после достаточно пару раз обтереться полотенцем, чтобы такое потение прекратилось. Не прекращается — значит, надо обратиться к терапевту, это может быть симптомом заболевания. Если же после занятия человека резко бросает в пот, обратите внимание: не появились ли дополнительно вялость, шум в ушах, сердцебиение. Тогда как можно скорее посетите терапевта и по его назначению врача специалиста (кардиолога, невролога).
Читайте также:
- Тренировочные корсеты: зачем они нужны и помогут ли похудеть
Как снизить потоотделение?
Часто спрашивают, как меньше потеть на тренировке. Ведь, как бы это ни было естественно, хочется выглядеть эстетично.
«У здорового человека повышенная потливость может быть связана с плохим физическим состоянием и чрезмерными нагрузками во время занятия, — рассказывает Александр Колесов. — Следовательно, стоит обратить внимание на программу тренинга. Нагрузки следует увеличивать постепенно, контролируя пульс, тренироваться сначала в аэробном режиме».
Читайте также:
- Три лучших профессиональные процедуры против повышенной потливости
Кроме того, помогут следующие приемы.
- Носите тренировочную форму из потовыводящей ткани или компрессионную спортивную одежду. Потовыводящая ткань — синтетика со специальной структурой волокон. Они оперативно снимают пот с тела и испаряют его. Компрессионные спортивные шорты, футболки, лосины и гольфы высокотехнологичны. Несмотря на плотное облегание, они еще эффективнее охлаждают: чем активнее вы двигаетесь, тем лучше отводится лишнее тепло. Потение уменьшается, кожа не мокрая и по ней не течет.
- Снизить вес. У полных людей больше площадь тела, которая выделяет пот.
- Не есть острые, пряные, с уксусом блюда до тренировки, даже за 5-6 часов до заняти. Острые пряности и уксус повышают температуру тела.
- Не пить кофе, жиросжигающие добавки, энергетики перед занятиям — он также разогревают. Жиросжигатели часто содержат кофеин, экстракт перца и экстракт белой ивы — растительный аналог аспирина. Наверняка вы помните, как во время простуды после приема аспирина бросает в пот?
- Не пить алкоголь накануне тренировки, отказаться от курения.
- Использовать антиперспиранты под мышками и в особенно глубоких складках. <<Их применение перед нагрузкой не является критичным, — поясняет Александр Колесов, — так как потовые железы у нас присутствуют на всех участках кожи. Антиперспирант существенным образом не повлияет на общий уровень потоотделения, но повысит личный комфорт во время занятий.
Полезно так же бороться со стрессами, соблюдать режим дня, каждый день находить время для отдыха от работы и хорошо высыпаться.
Избыточная потливость — тревожный симптом

У разных людей разная интенсивность потоотделения. Когда можно заподозрить заболевание под названием гипергидроз?
«О гипергидрозе — патологическим потении — можно говорить, когда данное состояние вызывает заметный дискомфорт и влияет на качество жизни, — считает Александр Колесов. — Гипергидроз обычно проявляется у человека не только в спортзале, но и в повседневной жизни. Например, во время подъема по лестнице, пробежки за автобусом, при стрессе на работе. Гипергидроз может сопровождать некоторые состояния».
- Гипертиреоз и тиреотоксикоз (неправильная работа щитовидной железы, повышенное содержание ее гормонов), сахарный диабет
- Хронические воспалительные заболевания
- Климактерический синдром, первый триместр беременности
- Вегетососудистая дистония, анемия
- Прием препаратов, которые выводят с потом (некоторые противогрибковые лекарства и антибиотики)
- Психоэмоциональные нарушения, неврозы
В любом случае при гипергидрозе лучше всего обратиться к терапевту. Проведя необходимые обследования, он назначит вам лечение или консультацию нужного специалиста.
Холодный пот на тренировке — настораживающий сигнал
Холодный пот — крайняя мера защиты от перегрева. Он может случиться при беге на жаре, активной аэробике в душном зале и тому подобных занятиях. Холодный пот сообщает, что вы в шаге от теплового удара. Поэтому занятие нужно немедленно прекратить и уйти в тень, принять душ.
Если вы занимаетесь в прохладных условиях, но вас прошиб такой пот, очевидно, упал уровень сахара в крови. Это опасно для диабетиков, а у здорового человека может быть предвестником голодного обморока. Тренировку следует прекратить и выпить напиток с быстро усваиваемыми углеводами (сок, сладкий чай).
После тренировки холодный пот может быть признаком резкого паления давления. Обычно его сопровождают также слабость, звон в ушах, помутнение в глазах. Можно выпить кофе с сахаром, а если самочувствие не улучшается — вызвать скорую.
Читайте также:
- 7 причин, почему вам все время жарко
Почему меняется запах пота?
Порой во время фитнеса или вне его пот начинает пахнуть остро и довольно неприятно, напоминая нашатырь.
«Неприятный запах пота обусловлен наличием большого количества летучих жирных кислот, циклических ароматических соединений, аммиака и его производных, — рассказывает Александр Колесов. — Они образуются, когда бактерии разлагают пот. Часто используемый тезис, что с потом выводятся токсины и шлаки, не совсем точен. С потом выводятся продукты обмена организма, а неприятный запах связан с жизнедеятельностью микроорганизмов.
Избежать этого несложно: надо регулярно принимать душ, смывая пот. Тогда бактерии попросту не успеют его переработать и выделить аммиак».
Особенности потоотделения
На теле человека имеются два типа потовых желез. Эккриновые расположены по всей поверхности тела. Именно они поддерживают температурный баланс, при перегреве выделяя пот, которые на 98-99% состоит из воды. Чтобы выглядеть эстетично, рекомендуется брать с собой небольшое, хорошо впитывающее полотенце. Во время тренировки им можно периодически вытирать лицо, шею и волосистую часть головы.
Апокриновые железы расположены в подмышечных впадинах, между ягодицами, в промежности, на крыльях носа и веках. Они активно реагируют на стресс, выделяя пахучий и вязкий пот. А вот в терморегуляции этот тип желез почти не участвует. Так что при страхе и в принципе любом стрессе запах пота может стать более сильным и неприятным. С этим ничего не поделать, кроме как научиться контролировать свои эмоции и не принимать неприятности близко к сердцу.
Повышенное потоотделение – это актуальная проблема современного человека, которая не зависит от половой принадлежности. Жители мегаполиса, как мужчины так и женщины, всё чаще обращаются в клинику эстетической медицины с целью устранения повышенной потливости.
Что же это такое? В медицине имеется термин гипергидроз (от греческих «гипер» – чрезмерно и «гидроз» – пот) – это нарушение системы потоотделения, выраженное в увеличенной выработке потового секрета.
Проявления чаще всего локализуются в зонах расположения апокриновых потовых желез – подмышечных впадин, верхней трети спины, волосистой части головы, перианальной и других складок. Неприятный запах появляется в связи с внутренней работой организма и воздействием окружающей среды.
Если более прицельно разобраться в проблеме повышенного потоотделения, то можно выделить следующие причины:
- Сахарный диабет. Отличительная черта – гипергидроз затрагивает верхнюю часть туловища, а именно голову, шею, подмышки, руки, грудь, спину. Гораздо реже и менее выражено проблема проявляется на животе, пояснице и ногах. Основные причины – нарушение водно-солевого баланса, повышение или понижение сахара крови.
- Нарушение функции щитовидной железы в виде гипертиреоза – повышение уровня гормонов ТТГ, Т3 и Т4. При сбое в работе эндокринного органа происходит ускорение обмена веществ и стимулирующее влияние на симпатическую систему, что проявляется избыточным функционированием желез потоотделения.
- Расстройство ЦНС. Вегето-сосудистая дистония (ВСД) или нейроциркуляторная дистония (НЦД) – состояния, свойственные подросткам и впечатлительным людям до 30, реже 35 лет. При этом дискоординируется функционирование эндокринных желез, кровеносных сосудов, в результате чего отмечается повышенное потоотделение.
- Психосоматика. Панические атаки, фобии, навязчивые идеи сопровождаются выбросом гормонов стресса – адреналина и норадреналина, что влечет за собой сжатие сосудов, повышение давления, тахикардию, человека бросает в пот, присутствует ощущение жара.
- Ожирение. В связи с образованием избыточного слоя подкожно-жировой клетчатки страдает термообмен, за счет повышенного выделения пота организм старается охладить поверхность тела. Исследования показали, что при избыточном весе нарушается терморегуляторная функция кожи, меняется роговой слой, гормоны стимулируют повышенное образование кожного сала.
- Пременопауза, менопауза. Перестройки половых желез, изменение их функций в сторону постепенного угасания, сопровождается приливами, для которых характерно расширение сосудов на периферии, сердцебиение, покраснение лица и проливной пот.
- Онкологические заболевания. Гормонально-зависимые опухолевидные образования, прежде всего феохромоцитома и инсулинома, являются опухолями, способными выполнять те же функции, что и орган, из клеток которого они выросли – вырабатывать гормоны. Отличительная черта – выбросы гормональных соединений в кровь происходят спонтанно, не контролируются нервной системой. На этом фоне у больного отмечаются приступы потливости, слабости.
- Повышенная температура тела, связанная с наличием в организме бактериального или вирусного агента. Многие микроорганизмы погибают при температуры окружающей среды 38–39 °С, поэтому гипертермия является нормальной защитной реакцией на попадание в организм чужеродных микробов, провоцирующих развитие воспаления. Гипергидроз в таких случаях выполняет функции терморегуляции, охлаждая кожу, и дезинтоксикации – с потом выводятся токсины, образовавшиеся при борьбе с заболеванием.
- Генетическая предрасположенность, особенности индивидуального анатомического строения. У части абсолютно здоровых людей встречается врожденное аномально увеличенное количество потовых желез.
- Пубертатный период. Спонтанные выбросы мужских половых гормонов приводят к повышенной выработке кожного сала, активации работы потовых желез.
Также к гипергидрозу приводят стрессовые ситуации, в том числе хронические. Ускорение обмена веществ и усиление работы желез – естественная реакция на нервное напряжение.
Усиливать образование пота могут нарушения липидного обмена. Дислипидемия часто сопровождается повышенной массой тела, изменением функции печени, что в совокупности приводит к повышенному выделению пота.
При повышенном потоотделении у мужчин частыми причинами выступают избыточная выработка андрогенов и ожирение. Справиться с этой задачей помогает консультация эндокринолога и подкожное введение ботулотоксина.
Повышенное потоотделение у девушек – частые причины:
- ВСД;
- повышенная восприимчивость к окружающим факторам;
- лабильность нервной системы.
- повышенное потоотделение у женщин – основные причины гипергидроза под мышками:
- климакс, пременопауза;
- лишний вес;
- стрессовая обстановка.
Виды гипергидроза
По затрагиваемой области повышенного потоотделения выделяют два типа гипергидроза:
- Генерализованный или общий – больной равномерно потеет. Повышенное потоотделение всего тела чаще всего развивается по причинам нарушения работы нервной системы, при ожирении и после гипертермии.
- Локальный или местный – проявляется в отдельных областях, чаще всего это подмышечные впадины, ладони, подошвы. В таких случаях у больных обнаруживается избыточное количество потовых желез либо диагностируется ВСД.
В зависимости от того, известна ли причина, гипергидроз делится на два вида:
- Первичный. Возникает по неизвестным причинам или самопроизвольно. У таких больных нередко отмечается как увеличение количества потовых желез, так и повышение их реактивности в ответ на обычные стимулы. Чаще всего данный вариант проявляется с детства, резко усиливаясь в пубертатный период. Около 40% пациентов отмечают наследственные факторы – наличие избыточного потоотделения у одного из родителей.
- Вторичный. Является симптомом основного заболевания, проявлением уже имеющейся патологии.
Сопутствующие симптомы гипергидроза
Как правило, последствия у данного заболевания существенно снижают качество жизни, затрагивая, прежде всего, социальную сферу. Возникает сложность общения с коллегами и друзьями, отмечаются нерешительность, страх начать диалог. Больные не могут думать ни о чем ином, кроме того, как воспринимают их окружающие и заметили ли они пятна пота на одежде, из-за чего падает работоспособность и продуктивность труда. Часть пациентов стесняются пользоваться общественным транспортом и ходят пешком.
Чаще всего наибольший дискомфорт приносит повышенное потоотделение подмышек, ладоней и стоп, причины появления и лечение которых лежит в области компетенции врача-косметолога. В клинике «Эстелаб» работают высоко квалифицированные специалисты, которые помогут решить проблемы гипергидроза.
При тяжелых случаях патологии наблюдаются следующие симптомы:
- отечность кожи и подкожно-жировой клетчатки;
- боли;
- покраснения;
- постоянное охлаждение тела в связи с испарением жидкости;
- психосоматические и психологические расстройства – проблемы в социуме, состояние тревоги, частое сердцебиение, панические атаки, фобии.
Для повышенного потоотделения в жару актуальны внешние причины – жаркая погода, недостаток кислорода, ношение одежды из ненатуральных тканей. Данные факторы дополняют и усугубляют течение болезни.
Диагностика гипергидроза
Для выявления степени гипергидроза доктор проводит на приёме пробу Минора. Последовательность проведения:
- На очищенный участок кожи наносится 2% йодный раствор.
- Сверху распределяется крахмал.
- Через несколько минут проявляются более темные участки, которые свидетельствуют о степени выраженности гипергидроза.
При повышенном потоотделении у женщин и мужчин для выяснения причин могут назначаться дополнительные обследования – анализ крови на глюкозу и гормоны щитовидной железы, МРТ головного мозга и прочие.
Лечение избыточного потоотделения
В случаях, когда потоотделение повышенное, выяснить причины и подобрать лечение поможет врач-косметолог нашей клиники.
В лечении данной патологии активно применяется введение ботулотоксина – с этой задачей отлично справляется препарат «Диспорт». Принцип действия заключается в блокировке передачи импульса на потовые железы, благодаря чему уменьшается гипергидроз.
После внутрикожных инъекций ботулотоксина прекращение потоотделения отмечается на 2–3 день. Эффект сохраняется 6–12 месяцев. Наши специалисты виртуозно владеют техникой введения препарата, что гарантирует безопасность и долгосрочный результат процедуры. Перед процедурой необходима консультация врача, так как имеются противопоказания:
- заболевания нервной системы;
- беременность, лактация;
- сахарный диабет;
- онкопроцессы;
- гемофилия;
- воспаление кожи или подкожно-жировой клетчатки в области инъекций.
Повышенное потоотделение у женщин в области подмышек часто возникает по гормональным причинам, эффективно решить эту проблему помогут инъекции ботулотоксина. Для проведения процедуры вы можете обратиться в нашу клинику «Эстелаб».
Не только женщинам, но и мужчинам могут выполняться инъекции ботулотоксина в подмышечную область; возможно также введение в зону ладней и стоп. Доверяйте здоровье и комфорт специалистам.
Расскажи друзьям
Также вам будет интересно
Войти через социальные сети
Scroll
Основа жизнедеятельности человеческого организма — процессы обмена веществ и энергии. Температура тела человека при любых изменяющихся условиях окружающей среды остается относительно постоянной. Это состояние характерно только для теплокровных животных, для которых постоянная температура организма жизненно необходима. MedAboutMe выяснил, какая температура тела считается нормой и как происходит терморегуляция.
Система терморегуляции
Терморегуляция — физиологический процесс, основной задачей которого является удержание температуры тела на определенном уровне. Именно от этого зависит нормальная жизнедеятельность.
Он состоит из нескольких компонентов:
- терморецепторы;
- центр терморегуляции;
- исполнительное звено.
Механизм терморегуляции
Изменения температуры окружающей среды воспринимаются специальными рецепторами — тепловыми и холодовыми. От них информация поступает в головной мозг, где находится центр терморегуляции. Гипоталамус — именно он отвечает за изменение теплообмена. Поддержание температуры тела обеспечивается нервными и гуморальными механизмами.
Одним из основных элементов процесса терморегуляции является кровь. Она обладает высокой теплоемкостью, то есть способностью поглощать тепло при нагревании и выделять при охлаждении. Данная биологическая жидкость переносит тепло от тканей и органов с высоким теплообменом к тканям с низким, тем самым выравнивая температуру тела. В статье «Теплообмен различных областей тела человека со средой» в журнале «Биотехнологии в медицине» было доказано, что за счет теплопереноса изменяется температура кожных покровов.
Какие процессы обеспечивают терморегуляцию

Существует всего 2 процесса, которые обеспечивают стабильность температуры тела.
- Теплопродукция — количество продуцируемого в организме тепла.
- Теплоотдача — количество тепла, которое рассеивается в окружающую среду за то же время.
Уровень теплообразования зависит от:
- Основного обмена веществ в организме;
- Принимаемой пищи;
- Физической активности.
Теплоотдача бывает влажной, связанной с испарением влаги с поверхности кожных покровов, и сухой, которая никак не связана с потерей жидкости.
Нормальная температура тела и ее физиологические колебания
Температура тела не является фиксированным показателем. Она колеблется от 36 до 37 градусов и зависит от:
- времени суток (максимальная температура в 6 вечера, минимальная в 4-6 часов утра);
- эмоциональной и физической нагрузки;
- места измерения температуры.
Температура 37 градусов в некоторых источниках считается субфебрильной. Это не верно. В журнале International Journal of Nursing Practice в 2009 году было опубликовано исследование «Time for a change to assess and evaluate body temperature in clinical practice», которое доказывало, что подход для определения нормальной температуры тела должен быть индивидуальным.
Температура различных органов и тканей различна. Глубокие ткани теплее поверхностных, и температура внутри выше, чем в конечностях. Существуют определенные стандарты.
- Область подмышечной впадины — норма 36,6 — время измерения около 7 минут;
- Прямая кишка — 37,2 — около 4 минут;
- Полость рта — 37,0 — около 11 минут;
- Кожа — 36,1 — менее 3 минут.
Измерение кожной температуры является недостаточно достоверным методом и имеет большое количество ложноотрицательных результатов. При измерении температуры во рту важно, чтобы перед этим человек не употреблял горячие или холодные напитки. Стандартом является измерение температуры ртутным градусником в области подмышечной впадины.
Изменения температуры тела и возможные последствия
Существуют различные причины, которые изменяют нормальную температуру тела.
Пониженная температура тела наблюдается при:
- заболевания центральной нервной системы;
- снижение массы тела;
- беременность;
- прием некоторых лекарственных средств;
- длительное нахождение в холодных условиях;
- восстановительный период после перенесенного заболевания;
- замедление обменных процессов организма (при таких заболеваниях как гипотиреоз, анемия, заболевания почек и печени).
Понижение температуры встречается реже, чем повышение, однако, длительная гипотермия свидетельствует о патологических состояниях в организме. Чем дольше причина данного состояния остается неизвестной, тем к более серьезным осложнениям.
Повышение температуры тела возможно при:
- физиологическое в вечернее время;
- овуляция;
- умственная или физическая перегрузка;
- вирусные, грибковые или бактериальные инфекции;
- анемия;
- гормональные изменения;
- аутоиммунные заболевания;
- заболевания эндокринной системы;
- онкология;
- ВИЧ;
- Прием некоторых лекарственных препаратов.
При повышении температуры тела наблюдается увеличение ЧСС, повышение артериального давления, нарушения сердечного ритма, снижение секреторной и моторной функции ЖКТ, гипергликемии (важно при сахарном диабете). Это все приводит к истощению и перегрузке всех органов и систем.
Интересные факты терморегуляции
- Чем темнее кожные покровы, тем больше поглощается тепла. Поэтому жителям тропических стран не нужно пользоваться защитой от УФ-излучения. Их организм при воздействии прямых солнечных лучшей будет реагировать потливостью, а не загаром.
- При высокой влажности (100%) практически не происходит испарение пота, и как следствие нет теплоотдачи. Поэтому при высокой температуре и низкой влажности человек чувствует себя хорошо, а при высокой влажности — плохо.
- Количества выделяемого пота в сутки может достигать 8 литров. При экстремальных условиях возможно до 4х литров в час. При испарении 1 литра пота с поверхности кожных покровов человеческий организм теряет около 500 ккал.
- Максимальная плотность терморецепторов находится в области лица. В области ладоней холодовые терморецепторы встречаются примерно в 10 раз чаще, чем тепловые.
MedAboutMe рекомендует прочитать статью «Как правильно измерять температуру»
«Причины изменения локальной температуры тела» / Потехина, Голованова // Медицинский Альманах – 2010
«Теплообмен различных областей тела человека со средой» / Лучаков Юрий Иванович, Шабанов Петр Дмитриевич // Текст научной статьи по специальности «Биотехнологии в медицине» – 2012
«Time for a change to assess and evaluate body temperature in clinical practice» // International Journal of Nursing Practice – 2009
Перегрев и работа в жарких условиях: влияние на жизнь и здоровье работника
10.06.2022 12:40:00
Если человек функционирует в условиях теплой окружающей среды, то для поддержания нормальной температуры его тела включаются… 
Перегрев и работа в жарких условиях: влияние на жизнь и здоровье работника
Если человек функционирует в условиях теплой окружающей среды, то для поддержания нормальной температуры его тела включаются в работу физиологические механизмы, предотвращающие излишние потери тепла его организмом. Тепловые потоки между его телом и средой обитания зависят от разности температур между такими объектами, как окружающий воздух и стены, окна, небо и так далее, и температурой тела человека.
Температура тела человека регулируется такими физиологическими механизмами, как изменения в кровотоке, питающими кожный покров, и испарение пота, выделяемого потовыми железами. Человек может также переодеваться, чтобы изменять теплообмен со средой. Чем выше температура окружающей среды, тем меньше становится разница между температурой окружающей среды и температурой кожного покрова или защитной одежды. Это означает, что «обмен сухим жаром» с помощью конвекции или излучения в теплых условиях сокращается по сравнению с холодными условиями.
При температурах окружающей среды выше температуры тела, забор тепла осуществляется из природной среды. В данном случае это означает, что дополнительное тепло вместе с тем, что высвобождается в ходе метаболических процессов, должно быть выброшено в окружающую среду через механизм испарения пота, созданного природой для поддержания температуры тела. Таким образом, по мере увеличения температуры окружающей среды испарение пота становится все более критической величиной. Учитывая важность испарения пота, не удивительно, что скорость ветра и влажность воздуха (давление водяного пара) превратились в критические параметры окружающей среды в жарких условиях. Если влажность высока, потовыделение все еще продолжается, но испарение уменьшается. Пот, который не может испаряться, не оказывает никакого охлаждающего эффекта. С точки зрения терморегуляции, он не приносит никакой пользы.
Человеческое тело, примерно, на 60 % состоит из воды, что составляет от 35 до 40 литров у взрослого человека. Около одной трети воды в теле, внеклеточная жидкость, распределено между клетками организма и сосудистой системой (плазма крови). Остающиеся две трети воды в организме человека приходятся на внутриклеточную жидкость, которая локализована внутри клеток. Регуляция этой массы воды внутри организма, как по составу, так и количеству осуществляется на уровне гормональных и нейронных механизмов. Потовыделение из миллионов потовых желез инициируется на поверхности кожного покрова. Поднимается температура тела, которая включает в работу терморегулирующий центр. В поту содержится соль (хлористый натрий, NaCl) хотя и в меньшем количестве, чем внеклеточная жидкость. Таким образом, и вода, и соль утрачиваются человеческим организмом, и после потоотделения они должны им компенсироваться.
Путем диффузии через кожный покров теряется незначительное количество воды даже в относительно благоприятных условиях окружающей среды. Однако, в ходе выполнения работ в тяжелых и жарких условиях активными потовыми железами могут выделяться большие количества пота, более 2 литров в час в течение нескольких часов. Значительное влияние на работоспособность человека может оказать потеря им собственного веса всего на 1% (приблизительно 600-700 мл). В результате увеличивается частота сердечных сокращений (HR) (примерно, на пять ударов в минуту на каждый процент потери воды в человеческом организме) и повышается температуры тела внутри организма. Если при этом продолжать работу, то постепенно повысится температура тела, которая может расти, примерно, до 40 градусов Цельсия; при этой температуре может возникнуть болезнь терморегуляции. Это происходит частично из-за потери жидкости в сосудистой системе.
Уменьшение содержания воды в плазме крови приводит к сокращению количества крови, которая наполняет живительной влагой центральную систему вен и артерий, а также сердце. Поэтому с каждым новым ударом сердца будет перекачиваться все меньшее количество крови. Как следствие этого процесса функциональное состояние сердца (количество крови, выбрасываемое им в минуту) начнет падать. Следовательно, чтобы поддержать кровообращение и кровяное давление на прежнем уровне, частота сердечных сокращений должна увеличиться.
Физиологическая система контроля, названная системой барорецепторного рефлекса, поддерживает функциональное состояние сердца и кровяное давление в параметрах близких к нормальным значениям при всех их функциональных состояниях. Рефлексные приемники включают в свой состав рецепторы, датчики внутри сердца и в артериальной системе (аорта и каротидные магистрали), которые контролируют степень эластичности сердца и уровень наполняемости его сосудов кровью. Исходящие от них импульсы, которые ведут к центральной нервной системе, от которой, в случае дегидратации, выдается команда на сужение кровеносных сосудов и подведение кровотока к висцеральным органам (печень, кишечник, почки) и кожному покрову. Таким образом, мы видим, как перераспределяется кровоток, чтобы обеспечить внутримышечное и внутримозговое кровообращение.
Неблагоприятная дегидратация может приводить к тепловому удару и сосудистой недостаточности; в этом случае человек не может поддерживать кровяное давление, и в результате наступает обморок. При тепловом ударе появляется физическая усталость, сопровождаемая часто головной болью, головокружением и тошнотой. Главная причина теплового удара заключается в блуждающем напряжении, вызванном утечкой воды из сосудистой системы. Уменьшение кровотока приводит к рефлексам, замедляющим кровообращение по направлению к кишкам и кожному покрову.
Сокращение поверхностного кровотока усугубляет положение дел, поскольку уменьшаются потери тепла с кожного покрова. Следовательно, температура организма изнутри продолжает расти. Пациент может упасть в обморок из-за падения кровяного давления и последующих затруднений в кровоснабжении мозга. Если, однако, при этом занять горизонтальное положение, то улучшится сердечное и мозговое кровоснабжение. Если после того еще остыть и выпить воды, то можно почти сразу же восстановить хорошее самочувствие.
Если процессы, вызывающие тепловой перегрев, не удается купировать, то развивается тепловой удар. «Постепенное сокращение кровообращения в кожном покрове приводит к все более значительному повышению температуры, и это, в свою очередь, ведет к сокращению и даже приостановке потовыделения и более резкому повышению температуры тела, что вызывает сосудистую недостаточность и может привести к смерти или непоправимому ущербу для мозга.
Показаниями для лечения пациентов, перенесших тепловой удар, являются наступившие изменения в составе крови (типа высокого осмотического давления, низкого кислотного числа pH, гипоксии, ячеистого прилипания эритроцитов, внутрисосудистой коагуляции) и повреждения нервной системы. Ограничение кровоснабжения кишок в ходе перегрева организма может вызвать повреждение тканей. В этой связи эндотоксины могут получить полную свободу действий, что непременно вызовет лихорадку в ответ на развитие теплового удара. Тепловой удар – это острая форма угрожающего жизни заболевания.
Вместе с водоотдачей, потоотделение приводит к потере электролитов, главным образом, ионов натрия (Na+) и хлора (Сl-), но также и, в меньшей степени, магния (Мg++), калия (К+), и так далее (см. таблицу 1). В потовыделениях содержится меньшее количество соли, чем в жидкостно-полостных отделах организма. Это приводит к еще более сильному накоплению солей на стадии потоотделения. Повышенная степень засоленности оказывает специфическое воздействие на кровообращение через сосудистую гладкую мышцу, которая отвечает за то, чтобы сосуды оставались в той или иной мере открытыми.
Однако, как показывают труды нескольких исследователей, чтобы заставить человека потеть, требуется более высокая температура тела для стимуляции потовых желез, а это приводит к тому, что чувствительность потовыделительных желез, в конце концов, становится ограниченной. Если потовыделения компенсировать только путем дополнительного потребления воды, то это может привести к ситуации с обессоливанием организма, когда тело содержит меньшее количество хлористого натрия, чем в нормальном (тиосернокислом натрий-осмотическом) состоянии. Это вызовет судороги из-за сбоев в прохождении нервных импульсов к мышцам. В прошлом такое состояние называлось «судороги шахтера» или «судороги кочегара». Оно может быть преодолено добавлением соли к пище (пить пиво в профилактических целях). Например, в Великобритании, это рекомендовалось уже в 20-ых годах!
Таблица 1. Концентрация электролитов в физиологических жидкостях организма
|
Электролиты и другие вещества |
Концентрации плазмы крови (в граммах на литр) |
Концентрации пота (в граммах на литр) |
|
Натрий |
3,5 | 0,2-1,5 |
|
Калий |
0,15 | 0,15 |
|
Кальций |
0,1 | Незначительные количества |
|
Магний |
0,02 | Незначительные количества |
|
Хлор |
3,5 | 0,2 – 1,5 |
|
Бикарбонат |
1,5 | Незначительные количества |
|
Белки |
70 | 0 |
|
Жиры, глюкоза, мелкоразмерные ионы |
15 – 20 | Незначительные количества |
Уменьшение кровообращения в кожном покрове и функционирование потовыделительной железы влияют на терморегуляцию и тепловые потери таким образом, что температура тела повышается больше, чем в полностью гидратированном состоянии. Во многих различных отраслях промышленности, например, в сталеплавильных цехах, стекловарении, бумагоделательном производстве, судебных архивах, пекарнях, горнодобывающих отраслях, — рабочие постоянно подвергаются внешнему термическому перегреву. Внешнему перегреву часто подвергаются также и трубочисты, и пожарные. Люди, которые работают в закрытых помещениях на транспорте, кораблях и самолетах, также могут страдать от перегрева.
Вместе с тем, необходимо отметить, что люди, работающие в защитных костюмах или выполняющие тяжелые работы в водонепроницаемых костюмах, могут стать жертвами теплового удара даже в условиях умеренного или прохладного климата. С неблагоприятными последствиями термического перегрева сталкиваются только там и тогда, где температура тела поднимается выше обычных значений, а уровень потоотделения высок.
Если увеличить потребление воды, то последствия от обезвоживания организма из-за чрезмерного потоотделения могут быть скомпенсированы, что обычно происходит в свободное от работы время. Однако, если речь идет о работе в жарких условиях в течение длительного периода времени, то улучшение самочувствия достигается тем, что увеличивается потребление воды в рабочее время. Поэтому в данной ситуации действует один общий совет — пить воду необходимо тогда, когда возникает жажда. Данный совет затрагивает некоторые очень важные проблемы. Во-первых, проблема состоит в том, что питьевая жажда не бывает достаточно сильной, чтобы полностью скомпенсировать предшествующую потерю водного баланса. Во-вторых, необходимо очень много времени, чтобы компенсировать большой дефицит воды в организме, более 12 часов. Наконец, имеется физический предел скорости, с которой вода может проходить от желудка к кишечному тракту, где она и всасывается в организм. Эта скорость ниже темпов потоотделения, которое происходит при работе организма в жарких условиях. Чтобы научиться управлять водным, электролитическим и углеводным балансом спортсменов во время их усиленных тренировок, было проведено большое количество исследований с различными напитками. Главные результаты следующие:
— Количество жидкости, которая может использоваться организмом — то есть перекачиваться от желудка к кишечному тракту, — ограничено «скоростью полного освобождения желудка»; ее максимальное значение не может превышать 1.000 млчас.
— Если жидкость «гиперосмотическая» (т.е. содержит ионы / молекулы в более высоких концентрациях, чем кровь), то скорость ее прокачки замедлена. С другой стороны, «изоосмотические жидкости» (содержащие воду, ионы или молекулы в той же самой концентрации, что и кровь, и имеющие одинаковые с ней показатели осмотического давления) перекачиваются с той же скоростью, как и питьевая вода.
— Добавление в питьевой рацион в небольших количествах соли и сахара увеличивает скорость всасывания воды кишечным трактом.

Рабочим и атлетам также рекомендуется управлять своим водным балансом путем проведения регулярных взвешиваний
— например, утром (в то же время и при тех же условиях, что и обычно) — для поддержания постоянного веса. Однако, изменения в весе тела не обязательно отражают степень гипогидратации. Вода химически привязана к гликогенам, накапливающих углеводы в мышцах и высвобождается только тогда, когда гликогены потребляются организмом в ходе работы или при нагрузках. В зависимости от содержания гликогенов в организме могут происходить изменения в весе тела до 1 кг. Если взвешиваться «каждое утро», то можно выявить также «биологические вариации» в содержании воды — например, у женщин в связи с менструальным циклом может накапливаться от 1 до 2 кг воды в период предменструальной фазы («предменструальный синдром»).
ВОДНО-ЭЛЕКТРОЛИТИЧЕСКАЯ РЕГУЛЯЦИЯ
Объемы воды в организме — то есть, внеклеточные и внутриклеточные объемы жидкости — и их электролитические концентрации поддерживаются организмом в строго заданных пределах через регулируемое равновесие между всасыванием и потерей жидкости и ее содержимого.
Содержание воды в организме нарастает благодаря всасыванию пищевых продуктов и жидкости, причем некоторая ее часть высвобождается в ходе метаболических процессов, в том числе благодаря сжиганию пищевых жиров и углеводов. Обезвоживание организма происходит и через легкие в процессе дыхания, где вдыхаемый воздух поглощает воду в легких, адсорбируя ее с влажных мест в дыхательных путях прежде, чем выйти наружу. В небольших количествах вода выводится из организма также через кожный покров: происходит это обычно в комфортных условиях во время отдыха. Однако, во время многочасового потоотделения потеря воды может составлять более от 1-2 литров в час. Содержание воды в организме регулируется. Если количество воды уменьшается за счет потоотделения, то возникающий дефицит водного баланса компенсируется путем дополнительного потребления питьевой воды и сокращения функции мочеиспускания. Избыточная вода выводится из организма благодаря усиленному мочеиспусканию.
Такая регуляция циклов: как всасывания, так и вывода жидкостей из организма,
— осуществляется благодаря функционированию автономной нервной системы и гормонов. Жажда увеличивает водопотребление, а водоотдача регулируется почками; регулируются также объем и электролитический состав мочи. Датчики механизма регуляции расположены в сердце, отвечая за «наполняемость» сосудистой системы. Если наполнение сердца сокращается — например, после уменьшения потоотделения, — рецепторы сообщат об этом в мозговой центр, ответственный за ощущение жажды, и задействуют те области, которые стимулируют освобождение вазопрессина (ADH) от задней доли гипофиза. Действие этого гормона направлено на то, чтобы сократить объем выделяемой мочи.
Точно так же, действуя через процессы в почках, физиологические механизмы регулируют электролитический состав жидкостей в организме. Пищевой продукт содержит питательные вещества, минеральные вещества, витамины и электролиты. В данном контексте, всасывание хлористого натрия представляет важную проблему. Диетическое потребление натрия изменяется с пищевыми привычками, составляя суточные нормы приема от 10-20 г до 30 г в день. Это намного больше, чем обычно необходимо, так что избыток выделяется почками, под воздействием комплексных гормональных препаратов (ангиотензина, альдостерона, ANF, и т.д.), которые управляются импульсами от осморецепторов в мозгу и почках, реагируя на осмотическое давление прежде всего натрия (Na+) и хлора (Cl-) в крови и почечной жидкости, соответственно.
ИНДИВИДУАЛЬНЫЕ И ЭТНИЧЕСКИЕ РАЗЛИЧИЯ
Реакция на жару со стороны мужского и женского населения, младшего и старшего поколений различна. Отличия касаются тех характеристик, которые могли бы повлиять на теплопередачу (площадь поверхности, соотношение высоты и веса, толщина изолирующих жировых прослоек на кожном покрове), и физическую способность производить работу или вырабатывать теплоту (аэробная способность максимальная норма потребления кислорода). По имеющимся сведениям, люди старшего возраста хуже переносят жару. Они начинают потеть позднее, чем молодые люди, а при контакте с ИК-лучами — у них наблюдается более значительный кровоток, питающий кожный покров.
При сравнительном анализе по половому признаку наблюдаются закономерности, связанные с тем, что женщины лучше, чем мужчины переносят влажный воздух. В такой среде испарение пота сокращается, поэтому чуть большая площадь поверхности кожного покрова или масса их тела скорее дают им преимущество в этом отношении. Аэробная способность, однако, является важным фактором, который нужно всегда учитывать при сравнении индивидуальных характеристик человека, взаимодействующего с ИК-излучением. В лабораторных условиях физиологические реакции на жару у различных групп населения проявляются одинаково, если испытуемые с одинаковой физической трудоспособностью (т.е. с «максимальным поглощением кислорода»
— VO2max) подбираются в группы по одному и тому же принципу — например, более молодые и старшие мужчины, или мужчины и женщины (Pandolf и другие, 1988). В этом случае определенная физическая нагрузка (например, езда на велосипедном эргометре) приведет к такой же нагрузке на кровеносную систему — то есть, вызовет одну и ту же частоту сердечных сокращений и повысит температуру тела на одну и ту же величину — независимо от возраста и пола.
Аналогичные соображения положены в основу проведения сравнительного анализа на этнической основе. После того, как приняты во внимание количественные и аэробные различия, отпадает какая-либо необходимость учитывать существенные различия в анализе на этнической основе. Но в своей повседневной жизни люди старшего поколения имеют, в среднем, более низкий, чем у молодых людей, показатель максимального потребления кислорода
— VO2max; а женщины — более низкий, чем у мужчин в той же самой возрастной группе, показатель максимального потребления кислорода — VO2max. При выполнении определенной работы (мощность которой измеряется, например, в ваттах) человек с более низкой аэробной способностью получит более высокую частоту сердечных сокращений и будет иметь повышенную температуру тела, и, по сравнению с тем, у кого более высокий уровень максимального потребления кислорода — VO2max, ему будет труднее справляться с дополнительной нагрузкой жаркой внешней среды. Для повышения профессионального здоровья и укрепления мер по охране труда разработан целый ряд показателей, характеризующих функционирование организма в жарких условиях. В них выявлены и учтены как индивидуальные характеристики в реагировании на тепловой перегрев и работу с повышенной физической нагрузкой, так и определенные условия, характеризующие само понятие жаркого климата, ради которого, собственно, и был разработан данный показатель.
Люди, неоднократно подвергавшиеся тепловому перегреву, переносят жару значительно лучше спустя даже несколько дней. Они акклиматизируются. У них наблюдается повышенный уровень потоотделения, а возникающее в этой связи более интенсивное охлаждение кожного покрова обусловливает более низкую температуру тела и приводит к снижению частоты сердечных сокращений при работе в одних и тех же условиях. Вот почему искусственная акклиматизация персонала, который может быть задействован в чрезвычайно жарких условиях (пожарники, служба спасения, военнослужащие), будет, вероятно, иметь положительные последствия.
В заключение, необходимо отметить, что чем больше тепла человек производит, тем больше он должен его выбрасывать в окружающую среду. В условиях жаркого климата испарение пота
— ограничивающий фактор для отвода тепла. Индивидуальные различия в способности потоотделения значительны. Несмотря на то, что у некоторых людей вообще отсутствуют потовые железы, в большинстве случаев после соответствующей физической подготовки и неоднократного теплового воздействия уровень потоотделения у них даже при обычной тепловой нагрузке увеличивается. Тепловой перегрев приводит к увеличению частоты сердечных сокращений и повышению температуры тела. Максимальная частота сердечных сокращений иили температура тела около 40 градусов Цельсия являются абсолютным физиологическим пределом для работы в условиях жаркого климата.
Bodil Nielsen
АКТУАЛЬНЫЕ МАТЕРИАЛЫ:
С 1 марта 2022 года вступили в силу Рекомендации по выбору методов оценки уровней профессиональных рисков и по снижению уровней таких рисков, утвержденные Приказом Минтруда России от 28 декабря 2021 года № 796. Рассмотрим важнейшие положения документа.
Какие изменения в законодательстве затронут специалистов по охране труда с 1 марта 2022 года? Необходимо учесть в своей работе все изменения трудового законодательства, взять на себя новые обязанности и при необходимости перестроить свою работу.
С 1 марта 2022 года вступили в силу изменения в ТК РФ, которые направлены на совершенствование механизмов стимулирования работодателя к улучшению условий труда работников, а также обеспечение приоритетного внедрения и развития системы предупреждения производственного травматизма и профессиональных заболеваний с целью сохранения жизни и здоровья работников на производстве.
Все публикации
07.04.2020
Потоотделение — это естественная реакция организма на тепло. Оно помогает охладить организм и вывести токсины. Однако чрезмерное потоотделение, сопровождающееся с неприятным запахом, заставляет человека чувствовать себя некомфортно и сигнализирует о том, что что-то не так. Очень важно найти точную причину возникновения этого состояния, чтобы предотвратить более серьезные проблемы в будущем.
Восемь различных причин, которые могут вызвать чрезмерное потоотделение
Стресс
Чрезмерное потоотделение может быть вызвано стрессом. Стресс и беспокойство не только оказывают негативное влияние на организм, но и вызывают чрезмерную потливость. Пот имеет неприятный запах, потому что содержит жиры и белки, которые смешиваются с бактериями на коже.
Проблемы с щитовидной железой (гипертиреоз)
Гипертиреоз — это состояние, при котором щитовидная железа становится «гиперактивной» и начинает вырабатывать слишком много гормонов. При таком состоянии процессы в организме ускоряются, возникает чувство нервозности и беспокойства, вплоть до потери веса и чрезмерного потоотделения. В этом случае лучше всего обратиться к врачу, чтобы проверить щитовидную железу.
Низкий уровень сахара в крови (гипогликемия)
Несмотря на то, что чрезмерное потоотделение может быть вызвано различными причинами, оно иногда связано с гипогликемией, которая характеризуется низким уровнем сахара в крови. Такая повышенная потливость появляется, независимо от того, насколько высока температура внутри или снаружи помещения. Человек с низким уровнем сахара в крови может испытывать еще голод, беспокойство, головокружение и проблемы со зрением.
Гипергидроз
Чрезмерное потоотделение только в одной области тела, такой как шея, ладони, ступни или подмышки, называется гипергидрозом. Эти области больше всего подвержены этому состоянию, потому что на них расположено много потовых желез. Гипергидроз не опасен для жизни, но он неприятен и может вызвать неудобства. Иногда это сопровождается беспокойством и проблемами с кожей. Если имеются на одежде пятна от пота (например, в зоне подмышек) или ладони постоянно влажные, то лучше всего проконсультироваться с врачом. К счастью, существуют средства, которые могут помочь уменьшить эти симптомы.
Побочные эффекты от приема лекарств
Чрезмерное потоотделение может быть вызвано при приеме лекарств. В этом нет ничего страшного, так как потоотделение является распространенным побочным эффектом различных лекарств. Это могут быть антибиотики, лекарства для высокого кровяного давления и психиатрических заболеваний.
Менопауза
Ощущение сильного жара в области груди, который достигает головы и сопровождается чрезмерным потоотделением. Это состояние может быть связано с надвигающейся менопаузой или предменопаузой. Потоотделение, нерегулярный менструальный цикл, мигрень, приливы и озноб — все это может проявляться в результате изменений уровня эстрогена.
Лихорадка неизвестного происхождения
Лихорадка неизвестного происхождения возникает внезапно и длится долгое время (3 недели). Она делится на 4 типа: классический (поражает здоровых людей), нозокомиальный (в результате госпитализации), иммунодефицитный (возникает у людей с нарушениями иммунной системы), а также последний тип, который связан с ВИЧ. Типичные симптомы лихорадки — это высокая температура, потливость, озноб и головная боль. Если человек испытывает что-либо из этих симптомов, то ему следует обратиться к врачу.
Ожирение
Ожирение связано с наличием чрезмерного количества жира в организме. Генетика, неподвижность, недостаток сна, нездоровое питание и некоторые виды лекарств могут привести к возникновению этого состояния, а также вызвать ряд проблем со здоровьем. Ожирение характеризуется вторичным гипергидрозом (гипергидроз, который не является основной причиной, но может быть признаком данного заболевания) и ухудшает качество жизни.
Когда сходит семь потов. При повышенной потливости запишитесь на приём к врачу и сдайте анализы.
Потоотделение – важная функция человеческого организма, позволяющая поддерживать терморегуляцию и выводить из организма ненужные вещества. Поэтому усиленное выделение пота (гипергидроз) происходит при высокой температуре и физических тренировках. Повышенная потливость при стрессе тоже считается нормой.
Однако иногда такая реакция организма не связана с занятиями спортом, пребыванием на жаре или нервном перевозбуждением, а вызвана различными болезнями. Какие же патологии сопровождаются повышенным потоотделением и можно ли избавиться от этого неприятного состояния?
Каков механизм потоотделения, и почему увеличивается выработка пота
Потоотделение необходимо для нормального функционирования организма. С потом выходят лишняя влага и вредные вещества – мочевая кислота, креатинин, соединения серы, холестерин, различные соли.
Процесс регулирует центр потоотделения, расположенный в продолговатом мозгу и передающий команды через нервную систему потовым железам. Система регуляции выработки пота работает автономно, поэтому прекратить потеть по своему желанию невозможно.
Стресс, волнение, повышение окружающей температуры влияют на состояние нервной системы и, соответственно, на потоотделение. В результате активируется работа центра терморегуляции, железы начинают усиленно работать и на коже выступает пот.
Повышенное потоотделение также сопровождает различные болезненные состояния – гормональный дисбаланс, нарушение обмена веществ, почечную дисфункцию, лихорадку. Так организм пытается вывести токсичные вещества через кожу.
Наиболее обильное потоотделение наблюдается в местах скопления потовых желез – под мышками, в паху, на ладонях и ступнях. При выраженном гипергидрозе пот стекает струйками, а на одежде появляются некрасивые мокрые пятна. Постоянная потливость становится причиной психологических комплексов, стрессов, депрессии. Мокрые руки мешают работать музыкантам, врачам, учителям и представителям других профессий.
Обычно люди потеют днём в период своей наибольшей активности, однако повышенная потливость может наблюдаться и в ночное время. Это состояние указывает на различные заболевания и требует обязательного обращения к врачу.
Сильная потливость: болезнь или норма
Существует несколько типов повышенного потоотделения:
- Первичное, при котором гипергидроз не сопровождается какими-либо заболеваниями, а является особенностью организма. У таких больных повышенная потливость часто является семейной чертой. Отличительная особенность первичного гипергидроза – отсутствие ночной потливости. У таких пациентов проявление недуга наблюдается только днем. Выделение пота при этом нарушении можно снизить с помощью косметических процедур и применения специальных препаратов, антиперспирантов.
- Вторичное, при котором потливость связана с какой-либо болезнью. Пытаться убрать повышенное выделение пота, вызванное какой-либо патологией, с помощью косметических и прочих средств нельзя. В этом случае нужно устранять заболевание, ставшее причиной гипергидроза.
- Локальное, при котором увеличенное выделение пота наблюдается на ладонях, ступнях, подмышках, лице, паховых складках, шее. Зачастую является врожденной особенностью, но может сопровождать и различные патологии.
- Генерализованное, при котором потеет все тело. Такое состояние часто является симптомом различных заболеваний, поэтому должно стать причиной обращения к врачу и проведения обследования.
Каковы наиболее частые причины повышенного потоотделения и что делать в этих случаях
Возрастные изменения – повышенная потливость возникает в подростковом, предклимактерическом и климактерическом периодах. Причина такого состояния — гормональная перестройка. Потливость в период климакса сочетается с приливами – ощущениями жара. Поэтому немолодым женщинам с такими симптомами надо обратиться к гинекологу, который выпишет препараты, нормализующие состояние организма и позволяющие проще преодолевать климактерические проявления.
Лишний вес – тучные люди сильно потеют, поскольку любое движение для них является тяжелой физической нагрузкой. В этом случае единственный способ избавиться от гипергидроза – похудение, а пока это не произошло, нужно пользоваться антиперспирантами или народными средствами, уменьшающими потливость. Поскольку лишний вес часто имеет гормональные причины, таким больным не помешает посетить эндокринолога.
Гипертиреоз (повышенная функция щитовидной железы) – у таких больных организм постоянно работает на «повышенных оборотах» из-за гиперфункции всех желез, в том числе потовых. Кроме гипергидроза, больные жалуются на слабость, тремор рук, сердцебиение, бессонницу, перепады настроения. Избавиться от этих проявлений можно, обратившись к эндокринологу, который назначит препараты, нормализующие щитовидную функцию.
Сахарный диабет. При этом заболевании повышенная потливость связана с колебаниями уровня глюкозы. Если диабетик вовремя не поест или уколет лишнюю дозу инсулина, у него может начаться гипогликемия – резкое падение сахара в крови, сопровождающееся сильным потоотделением. Очень часто такое состояние наблюдается ночью. Потливость характерна и при повышении уровня глюкозы. Лишний сахар воспринимается организмом как яд, и он пытается вывести его любыми путями, в том числе с помощью усиления водного режима. Возникают повышенная жажда, потливость и увеличение мочевыделения.
Гиперфункция надпочечников (синдром Иценко-Кушинга) также вызывает усиление потоотделения в ночное время. У больных, кроме этой жалобы, наблюдаются покраснение лица, ожирение верхней половины туловища, отеки, красные растяжки (стрии) на туловище. При таких симптомах нужно сделать УЗИ почек с надпочечниками и сдать анализы на надпочечниковые гормоны.
Вегетососудистая дистония – патологии сердца и сосудов, связанные с нарушением функции нервной системы. Такое состояние может вызываться неправильной работой щитовидной железы, надпочечников, поджелудочной железы, гипофиза. Поэтому больным нужно посетить врача-эндокринолога и обследоваться на гормоны.
Синдром поликистозных яичников (СПКЯ), при котором яичниковая ткань превращается в скопление мелких кист. Заболевание сопровождается гормональными нарушениями, приводящими к усилению потоотделения. Избавиться от гипергидроза при поликистозе можно, только нормализовав уровень гормонов и применив местные препараты, угнетающие работу потовых желез.
Заболевания желудочно-кишечного тракта также могут сопровождаться повышенной потливостью. Такое состояние возникает при болезнях печени, поджелудочной железы и желчного пузыря. В этом случае нужно сделать УЗИ брюшной полости и сдать кровь на биохимию. При неполадках в кишечнике назначается анализ кала на дисбактериоз (бактериальный дисбаланс, при котором погибают здоровые бактерии в кишечнике) и копрограмму – исследование, показывающее полноту переваривания пищи.
Злокачественные новообразования – иногда повышенная потливость является первым симптомом рака, лейкоза, лимфом (рака лимфатической системы). У онкобольных, кроме гипергидроза, наблюдаются повышение температуры, уменьшение веса, ухудшение общего состояния, слабость, снижение работоспособности, увеличение лимфоузлов. При подозрении на онкологию нужно сдать анализы крови и пройти УЗ-обследование всего тела. При обнаружении на УЗИ патологических очагов сдается кровь на онкомаркеры – вещества, вызывающие рак.
Инфекционные заболевания. Повышенная потливость наблюдается при простудных заболеваниях, гепатите, ВИЧ, герпесе, малярии, бруцеллезе. С помощью пота организм избавляется от продуктов жизнедеятельности вирусов и микробов, попавших в организм. Инфекции выявляют с помощью анализов. Современные методы лабораторной диагностики позволяют обнаруживать большинство инфекционных процессов, в том числе протекающих скрытно.
Туберкулез – это инфекционное заболевание, раньше встречавшееся у социально неблагополучного населения, сейчас поражает и больных, ведущих нормальный образ жизни. Поэтому от туберкулезного инфицирования не застрахован никто. Вопреки распространенному мнению, туберкулез поражает не только легкие, но и другие органы – кости, почки, репродуктивную систему. Для этой болезни характерна ночная потливость в сочетании с увеличением лимфоузлов, слабостью, разбитостью, снижением массы тела. Все формы туберкулеза выявляются с помощью лабораторных методик и анализов.
Болезни почек – повышенная потливость практически всегда сопровождает почечные патологии. Организм, который не может вывести шлаки и токсины почками, выделяет их через кожу. У больных пот имеет особый аммиачный запах. В этом случае нужно сделать УЗИ почек и сдать кровь на почечные показатели – мочевину, креатинин, общий белок, белковые фракции, остаточный азот. Необходимо также сдать анализы и пробы мочи.
Нервные патологии. В таких случаях нарушается иннервация системы потоотделения, которая дает неправильные сигналы. В результате потовые железы работают слишком интенсивно. Причину нарушения нужно выяснять с помощью длительного полномасштабного исследования.
Коллагенозы – болезни соединительной ткани, возникающие из-за неправильной работы иммунной системы, которая начинает разрушать организм, вызывая сильное воспаление. К этой группе относятся ревматические и многие болезни кожи.
Больные жалуются на ночную потливость, сопровождающуюся беспокойным сном, частыми пробуждениями, болями в сердце, суставах и мышцах. Выделение пота настолько сильное, что больные замечают утром пятна пота на белье. Коллагенозы выявляются с помощью анализов крови на α2-глобулины, фибриноген, серомукоид, антитела к одно- и двухспиральной ДНК, антистрептолизины и другие иммунные показатели.
Можно ли вылечить повышенную потливость?
Чтобы избавиться от такого состояния, нужно выяснить причину гипергидроза и устранить ее.
При обнаружении различных инфекционных процессов назначаются противовирусные и антибактериальные препараты, общеукрепляющие средства, витамины, иммунопротекторы. Эти вещества активизируют работу иммунной системы и помогают побороть болезнь.
При гормональных сбоях назначаются препараты, нормализующие уровень гормонов. Эти вещества помогают устранить проявления гипо- и гипертиреоза, климакса, сахарного диабета, дисфункции надпочечников, поликистоза яичников.
Заболевания желудочно-кишечного тракта и почек лечат с помощью специально подобранных средств, предназначенных для терапии выявленных нарушений.
При онкологических патологиях назначаются химио-, лучевая, гормонотерапия, проводятся оперативные вмешательства.
Улучшить состояние пациента можно с помощью транквилизаторов, витаминов, общеукрепляющих средств. Больным показано более частое проведение гигиенических процедур и использование препаратов, уменьшающих потливость. Но без лечения основного заболевания эти меры дают только временный результат.
Таблетированные препараты от потливости
Для борьбы с гипергидрозом используются медикаментозные препараты. В отличие от инъекций ботокса и хирургического вмешательства, они действуют только в дни приема. При прекращении применения таких препаратов гипергидроз возвращается. Это удобно тем, что таблетки можно использовать только в нужные дни, например, перед важной встречей.
Таблетки от потливости относятся к антихолинергическим средствам. Они блокируют ацетилхолин, затормаживая передачу нервных импульсов к потовым железам. Снижается потоотделение всего тела.
Три наиболее известных антихолинергических препарата:
- Гликопирролат;
- Бензтропин;
- Пропантелин.
Гликопирролат
Препарат для снижения потливости используется в США и Европе. Уменьшает секрецию пота и слюны.
Таблетки нужно принять за 3 часа до завтрака. Максимально допустимая суточная доза — 8 мг.
Помимо потоотделения, препарат снижает выработку слюны. На начальном этапе приема возможно возникновение сухости во рту. Рекомендовано использовать леденцы, пока организм привыкает к препарату.
Гликопирролат показывает высокую эффективность в снижении потоотделения. Около 90% пациентов получают нужный эффект. На оставшихся 10% людей, препарат не оказывает воздействия, в связи с индивидуальными особенностями организма.
Дозировка для людей в соответствии с весом:
- 50-65 кг — 1 мг;
- 70-85 кг — 2 мг;
- 85-120 кг — 4 мг.
Препарат принимают 1-2 раза в день. В большинстве случаев достаточно 1 приема.
Бензтропин
Блокирует выделение пота за счет регулирования ацетилхолина — нейромедиатора, отвечающего за потоотделение.
Оптимальная суточная доза — 2 мг в сутки, в редких случаях — 4 мг. Для избежания привыкания таблетки бензтропин пьют циклами по 5, 14, 30 дней с перерывами по 2, 5 и 10 дней.
Бензтропин совместим с большинством лекарств. Нельзя использовать в период беременности и кормления грудью.
Пропантелин
Препарат был разработан для лечения язвенной болезни. В дальнейшем было обнаружено, что таблетки предотвращают гипергидроз всего тела. Исследования показали эффективность пропантелина в борьбе с гипергидрозом. Из 200 пациентов, препарат оказал положительное действие на 160 человек.
15 мг нужно принять до завтрака, затем еще 15 мг через 2 часа после завтрака. Вместе с потоотделением замедляет секрецию желудочного сока. К побочным эффектам можно отнести появление сухости во рту, которая снижается через 1-2 недели после начала приема таблеток. Рекомендуется пить больше жидкости.
Профузное потоотделение: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Потоотделение – один из важнейших механизмов терморегуляции в организме человека. Образование пота и его выведение осуществляется потовыми железами, которые располагаются по всей площади поверхности кожи. В отдельных местах, а именно в крупных складках, впадинах, таких как паховые, подмышечные, локтевые, подколенные, сосредоточено большее количество потовых желез.
Уровень потоотделения зависит от многих факторов, но в первую очередь от работы нервной системы.
Потоотделение может быть повышенным, пониженным или полностью отсутствовать (ангидроз) – как при некоторых врожденных заболеваниях. Под профузным подразумевают обильное, подчас внезапное потоотделение.
Разновидности профузного потоотделения
Профузное потоотделение может сопровождать воспалительные процессы, развиваясь в рамках лихорадочного процесса, и невоспалительные, среди которых отдельно выделяют профузное потоотделение, ставшее следствием перегревания организма (например, в сауне), заболеваний эндокринных органов, дисфункции нервной системы и др.
Возможные причины развития профузного потоотделения
Центр терморегуляции расположен в гипоталамусе головного мозга и «запрограммирован» на поддержание температуры внутренних органов около 37оС. При повышении температуры окружающей среды и чрезмерном нагревании тела происходит раздражение термических рецепторов, расположенных как на поверхности, так и внутри нашего тела.
Информация от рецепторов в виде импульса поступает в центр терморегуляции, который запускает процессы, направленные на снижение температуры, в частности, стимулирует потоотделение.
Некоторые гормоны, такие как адреналин, норадреналин (гормоны надпочечников), а также тироксин, трийодтиронин (гормоны щитовидной железы) способны активировать нервную систему и повышать интенсивность биохимических реакций, проходящих в нашем организме. Это приводит к повышению теплопродукции и нагреванию тела. В ответ на повышение температуры центр терморегуляции запускает процессы охлаждения – те же, что и в ответ на перегрев организма высокой температурой внешней среды.
Несколько более сложный механизм терморегуляции лежит в основе лихорадки при инфекционных и иных воспалительных заболеваниях.
Стоит сказать, что лихорадка представляет собой защитный механизм при инфекционных процессах, поскольку при повышенной температуре активируются защитные белки, которые «сражаются» с вирусами и бактериями.
После проникновения в организм инфекционного агента запускается воспалительный процесс, в ответ на который лейкоциты и макрофаги начинают выделять эндогенные пирогены, под влиянием которых происходит раздражение центра терморегуляции и повышается температура тела. Когда же воспаление заканчивается, центр терморегуляции восстанавливает прежнюю температуру тела и запускает процессы, направленные на снижение температуры, что сопровождается потоотделением.
Заболевания, приводящие к профузному потоотделению
Среди инфекционных заболеваний, которые сопровождаются резкими (иногда критическими) перепадами температуры тела, стоит отметить очаги гнойной бактериальной инфекции, локализующиеся в самых различных органах и тканях, например, деструктивная пневмония, абсцесс печени, абсцессы и флегмоны мягких тканей конечностей и многие другие. Гнойные процессы вызывают резкие колебания температуры по несколько раз в день и часто на фоне снижения температуры сопровождаются профузным потоотделением.
Для таких заболеваний характерно ухудшение как общего состояния, так и функции органов и тканей, в которых локализован гнойный процесс, и зачастую требуется хирургическое вмешательство.
Применение жаропонижающих средств при высокой температуре во время любого инфекционного процесса может привести к резкому снижению температуры и выраженному потоотделению.
К другим инфекционным заболеваниям, для которых характерно профузное потоотделение, относятся малярия (заболевание, передающееся при укусе некоторых видов комаров на отдельных территориях, где имеется очаг инфекции), возвратный тиф, лептоспироз, бруцеллез, активно текущий туберкулез и др.
Профузное потоотделение – нередкий симптом гипертиреоза, при котором повышается секреция гормонов тироксина и трийодтиронина, и феохромоцитомы — опухоли, продуцирующей избыточное количество адреналина и норадреналина.
Выраженная потливость характерна для гипертонических кризов у лиц, страдающих различными формами артериальной гипертензии, т.е. стойким повышением артериального давления.
Резкое повышение давления во время криза может сопровождаться головной болью, болью в области сердца, нарушением зрения и, среди прочего, интенсивным потоотделением.
При нарушении функции нервной системы в рамках вегетососудистой дистонии, очаговых (например, опухолевых) поражений головного мозга часто отмечается выраженное потоотделение по причине первичного нарушения работы рефлекторных механизмов терморегуляции.
К каким врачам обращаться при развитии профузного потоотделения
Причины развития профузного потоотделения крайне разнообразны, поэтому лечением заболеваний, сопровождающихся данным симптомом, занимаются специалисты различного профиля. В случае возникновения первого эпизода интенсивного внезапного потоотделения следует обратиться к врачу общей практики или к
терапевту
, который сможет определить, поражение какого органа или системы лежит в основе развития профузного потоотделения, и поставить предварительный диагноз. Для его уточнения может потребоваться ряд лабораторно-инструментальных исследований и консультации
эндокринолога
, хирурга,
невролога
, инфекциониста.
Диагностика и обследования при профузном потоотделении
Лабораторное обследование, как правило, начинается с клинического анализа крови с развернутой лейкоцитарной формулой.
Это исследование обладает высокой чувствительностью к имеющимся в организме инфекционно-воспалительным заболеваниям. В биохимическом анализе крови врача интересуют показатели воспалительной реакции, такие как С-реактивный белок, прокальцитонин.
Помимо этого исследуют общее содержание белка и его глобулиновых фракций, маркеры заболеваний печени и желчевыводящих путей (аланинаминотрансфераза (АлАТ), аспартатаминотрансфераза (АсАТ), билирубин и его фракции, гамма-глутамилтранспептидаза), а также почек (мочевина, креатинин с подсчетом скорости клубочковой фильтрации) и другие показатели в зависимости от предполагаемого диагноза.
Из иных лабораторных исследований крови врача может интересовать гормональный статус (содержание тиреотропного гормона (ТТГ), тироксина (Т4), трийодтиронина (Т3)), а также наличие антител к различным инфекционным возбудителям (серологические исследования).
При высокой вероятности инфекционного заболевания с целью определения причинно-значимого микроорганизма (возбудителя) требуется
бактериологическое исследование
различных сред организма: мокроты, крови, спинномозговой жидкости (ликвора), отделяемого из гнойных свищей.
Для выявления воспалительных и опухолевых изменений в различных органах применяют ультразвуковое исследование (например, щитовидной железы), а также методы компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ), например, КТ грудной клетки, брюшной полости,
МРТ головного мозга
.
При нестабильном артериальном давлении требуется его суточное мониторирование. При подозрении на нарушения работы сердца и аритмию – электрокардиографическое исследование и, при необходимости, холтеровское исследование.
Что делать в случае профузного потоотделения
Профузное потоотделение само по себе не является состоянием, требующим экстренной медицинской помощи. Срочное обращение к врачу необходимо при наличии сопутствующих симптомов: нарушении сознания, высоком артериальном давлении, нарушении ритма сердца, судорог.
Лечение профузного потоотделения
Профузное потоотделение не является самостоятельным заболеванием, а потому требует тщательной диагностики с целью выявления истинной причины развития – никакие спреи, антиперспиранты и присыпки не помогут, а лишь на непродолжительное время уменьшат выделение пота.
По мере излечения или стабилизации основного патологического процесса исчезнет и избыточная потливость.
В основе терапии инфекционных процессов лежит применение специфических лекарственных средств, направленных на уничтожение возбудителя. Лечение гнойных инфекций подчас требует неотложного оперативного удаления очага воспаления.
В случае выявления эндокринных изменений необходима комплексная терапия по нормализации работы эндокринных желез, в том числе с применением хирургических методов лечения, если таковые показаны. Нарушение баланса работы структур нервной системы требует восстановления равновесия при помощи препаратов, направленных на поддержание нормального обмена веществ в нервной ткани, а также гармоничного соотношения процессов возбуждения и торможения.
Источники:
- Мохорт Т.В., Велесевич Е.И., Мохорт Е.Г. Феохромоцитома: современные подходы к диагностике и лечению. Медицинские новости. № 4, 2016. С. 3—10.
- Кухтевич И.И., Алешина Н.И. Синдром вегетососудистой дистонии как соматоформное расстройство. Саратовский научно-медицинский журнал. 2019; 15 (1): 159-162.
- Клинические рекомендации «Менопауза и климактерическое состояние у женщины». Разраб.: Российское общество акушеров-гинекологов. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.






.JPG)